Choroba Parkinsona to schorzenie, które kojarzymy przede wszystkim z drżeniem, spowolnieniem ruchowym czy sztywnością. Jednak jej wpływ na życie pacjentów i ich bliskich wykracza daleko poza objawy ruchowe. W tym artykule skupię się na psychicznych i psychiatrycznych aspektach choroby Parkinsona, które często pojawiają się jako pierwsze i mają ogromny wpływ na jakość życia. Zrozumienie ich podłoża, sposobów radzenia sobie oraz dostępnego wsparcia jest kluczowe dla każdego, kto mierzy się z tym wyzwaniem.
Choroba Parkinsona: jak zrozumieć i wspierać psychiczne aspekty?
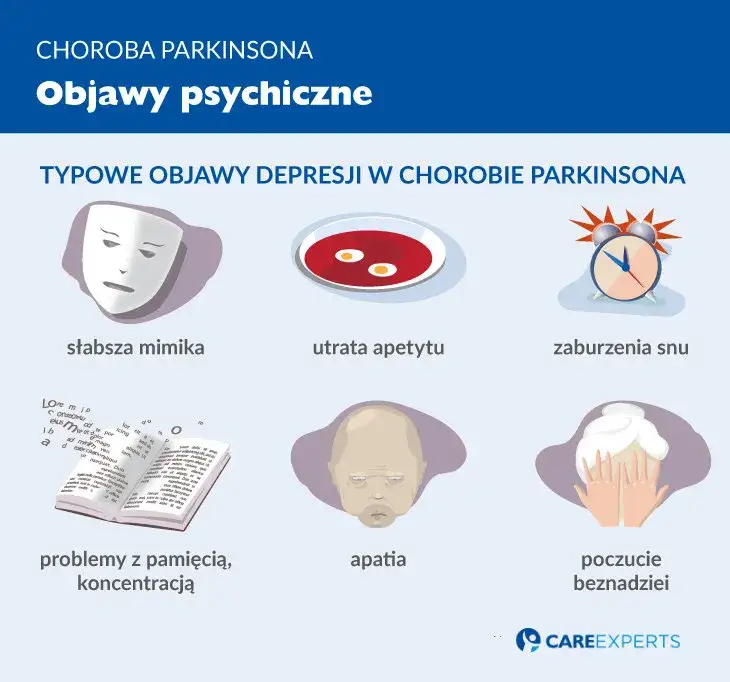
- Depresja i lęk to najczęstsze objawy psychiczne, występujące u około 40-50% pacjentów, często poprzedzając symptomy ruchowe.
- Apatia dotyka około 40% chorych, charakteryzuje się utratą motywacji i bywa mylona z depresją.
- Zaburzenia poznawcze, od łagodnych problemów z pamięcią po otępienie (demencję), rozwijają się u znacznej części pacjentów, zwłaszcza w zaawansowanej chorobie.
- Halucynacje wzrokowe i urojenia mogą pojawić się u 20-40% chorych, często jako efekt uboczny leczenia lewodopą.
- Zaburzenia kontroli impulsów (np. hazard, hiperseksualność) są skutkiem ubocznym stosowania niektórych leków (agonistów dopaminy).
- Podłożem tych objawów są zmiany biochemiczne w mózgu, a leczenie obejmuje zarówno farmakoterapię, jak i wsparcie psychologiczne oraz terapie niefarmakologiczne.
Psychiczne aspekty choroby Parkinsona są absolutnie kluczowe dla jakości życia pacjentów i ich opiekunów. To właśnie objawy neuropsychiatryczne, takie jak depresja, lęk czy apatia, często pojawiają się na długo przed pierwszymi symptomami ruchowymi, a ich wpływ na codzienne funkcjonowanie bywa równie, a czasem nawet bardziej, obciążający. Niestety, często są bagatelizowane lub mylnie interpretowane, co utrudnia wczesną diagnozę i skuteczne wsparcie.
Wśród najczęstszych objawów psychicznych w chorobie Parkinsona, z którymi spotykamy się w praktyce, można wymienić:
- Depresja: dotyka nawet 40-50% pacjentów, często wyprzedzając objawy ruchowe o kilka lat.
- Zaburzenia lękowe: występują u około 40% pacjentów.
- Apatia: dotyka około 40% chorych.
- Łagodne zaburzenia poznawcze (MCI): dotyczą około 20-50% pacjentów.
- Otępienie (demencja) w chorobie Parkinsona (PDD): rozwija się u około 30% pacjentów w zaawansowanym stadium, a ryzyko wzrasta do ponad 80% po 20 latach choroby.
- Objawy psychotyczne (halucynacje, urojenia): dotyczą około 20-40% pacjentów.
- Zaburzenia kontroli impulsów: są skutkiem ubocznym stosowania niektórych leków.
- Zaburzenia snu: bardzo częste, w tym zaburzenia zachowania w fazie snu REM.
Warto podkreślić, że te objawy psychiczne nie są jedynie naturalną reakcją na trudną diagnozę. Owszem, taka reakcja jest zrozumiała, ale przede wszystkim objawy te wynikają ze zmian biochemicznych w mózgu. Choroba Parkinsona to nie tylko niedobór dopaminy, ale także serotoniny, noradrenaliny i acetylocholiny, a te neuroprzekaźniki odgrywają kluczową rolę w regulacji nastroju, emocji i funkcji poznawczych.
Depresja i lęk: niewidzialne obciążenie
Depresja i zaburzenia lękowe to jedne z najczęstszych i najbardziej obciążających objawów neuropsychiatrycznych w chorobie Parkinsona. Ich obecność znacząco obniża jakość życia, utrudnia codzienne funkcjonowanie i często jest niedoceniana zarówno przez pacjentów, jak i ich otoczenie.
Depresja w chorobie Parkinsona ma swoje specyficzne cechy. Nie zawsze objawia się klasycznym smutkiem. Często dominują takie symptomy jak anhedonia, czyli niezdolność do odczuwania przyjemności, uporczywe zmęczenie, które nie ustępuje po odpoczynku, oraz zaburzenia snu. Co istotne, depresja może wyprzedzać objawy ruchowe nawet o kilka lat, co sprawia, że jej diagnoza bywa początkowo trudna i często jest mylona z innymi schorzeniami lub po prostu przypisywana „złym dniom”.
Diagnoza depresji w chorobie Parkinsona bywa utrudniona z kilku powodów. Pacjenci i ich rodziny, co zrozumiałe, często koncentrują się na problemach ruchowych, które są bardziej widoczne i utrudniają codzienne czynności. Objawy psychiczne, takie jak obniżony nastrój, apatia czy lęk, bywają niestety bagatelizowane, traktowane jako „normalna” reakcja na chorobę lub po prostu niezauważane w obliczu postępujących trudności fizycznych. Niestety, bez odpowiedniej diagnozy i leczenia, objawy te mogą znacząco pogarszać rokowanie i jakość życia.
Zaburzenia lękowe również są powszechne i mogą przybierać różne formy. Spotykamy się z lękiem uogólnionym, napadami paniki, a także fobiami społecznymi. Charakterystyczne dla choroby Parkinsona jest to, że lęk często nasila się w momentach "off", czyli wtedy, gdy działanie leków słabnie, a objawy ruchowe stają się bardziej wyraźne. To poczucie utraty kontroli nad własnym ciałem i nieprzewidywalność objawów mogą potęgować uczucie niepokoju i bezradności.
Apatia: utrata motywacji
Apatia to kolejny, często niedoceniany objaw w chorobie Parkinsona, który bywa mylony z depresją lub, co gorsza, z lenistwem. Ważne jest, aby zrozumieć, że apatia to nie brak chęci, lecz utrata zdolności do odczuwania motywacji, która jest bezpośrednio związana ze zmianami w mózgu.
Apatia definiowana jest jako utrata motywacji, inicjatywy i zainteresowań. To nie jest smutek, jak w depresji, ale raczej obojętność, brak energii do działania i trudność w angażowaniu się w cokolwiek. Kluczowe sygnały, które mogą pomóc opiekunom rozpoznać ten objaw, to:
- Brak inicjatywy w codziennych czynnościach, nawet tych wcześniej lubianych.
- Obojętność wobec wydarzeń w otoczeniu.
- Trudności w podejmowaniu decyzji.
- Zmniejszona ekspresja emocjonalna.
- Potrzeba ciągłego zachęcania do aktywności.
Radzenie sobie z apatią wymaga cierpliwości i zrozumienia. Oto kilka praktycznych sposobów, które mogą pomóc:
- Małe kroki i rutyna: Zamiast oczekiwać dużych zmian, skup się na małych, osiągalnych celach. Ustalenie stałej, przewidywalnej rutyny dnia może pomóc pacjentowi poczuć się bezpieczniej i łatwiej angażować się w proste czynności.
- Angażowanie w przyjemne aktywności: Zachęcaj do aktywności, które kiedyś sprawiały przyjemność, nawet jeśli początkowo pacjent nie wykazuje entuzjazmu. Czasem samo rozpoczęcie działania może przynieść chwilową poprawę nastroju.
- Terapia zajęciowa: Specjalista może pomóc w znalezieniu odpowiednich zajęć, które będą stymulujące, ale nie przytłaczające, dostosowanych do możliwości i zainteresowań pacjenta.
- Fizjoterapia: Regularna aktywność fizyczna, nawet w niewielkim zakresie, może poprawić ogólne samopoczucie i poziom energii, co pośrednio wpływa na zmniejszenie apatii.
- Wsparcie psychologiczne: Zarówno dla pacjenta, jak i opiekuna, rozmowa z psychologiem może pomóc zrozumieć mechanizmy apatii i wypracować skuteczne strategie radzenia sobie.

Zaburzenia poznawcze i psychotyczne: wyzwania dla pacjenta i opiekuna
Spektrum zaburzeń poznawczych i psychotycznych w chorobie Parkinsona jest szerokie i stanowi poważne wyzwanie zarówno dla pacjentów, jak i ich opiekunów. Od łagodnych problemów z pamięcią po pełnoobjawowe otępienie i halucynacje te objawy mogą znacząco wpływać na samodzielność i bezpieczeństwo chorego.
Pierwszymi sygnałami ostrzegawczymi mogą być łagodne zaburzenia poznawcze (MCI), które dotyczą około 20-50% pacjentów. Objawiają się one głównie problemami z funkcjami wykonawczymi, takimi jak planowanie, organizacja, elastyczność myślenia oraz trudnościami z utrzymaniem uwagi. Pacjent może mieć kłopot z wykonywaniem złożonych zadań, zapominać o umówionych spotkaniach czy gubić wątek rozmowy.
W zaawansowanym stadium choroby, u około 30% pacjentów rozwija się otępienie w chorobie Parkinsona (PDD), a ryzyko to wzrasta do ponad 80% po 20 latach trwania choroby. Charakteryzuje się ono przede wszystkim pogłębiającymi się problemami z funkcjami wykonawczymi i uwagą, a także trudnościami w przetwarzaniu informacji wzrokowo-przestrzennych. Chory może mieć problemy z orientacją w przestrzeni, rozpoznawaniem twarzy czy interpretacją złożonych sytuacji.
Objawy psychotyczne, choć rzadsze niż depresja czy apatia, są niezwykle niepokojące. Najczęściej są to halucynacje (omamy) wzrokowe, które dotyczą około 20-40% pacjentów. Chory może widzieć postaci, zwierzęta, owady, które w rzeczywistości nie istnieją. Rzadziej występują urojenia, na przykład o niewierności partnera czy byciu okradanym. Ich częstość wzrasta wraz z postępem choroby i jest nierzadko związana z leczeniem lewodopą, która, choć kluczowa dla objawów ruchowych, może nasilać te niepożądane efekty.
Omamy wzrokowe to sytuacja, w której chory widzi rzeczy, które nie istnieją. To niezwykle ważne, aby zarówno pacjent, jak i opiekun rozumieli, że jest to objaw choroby, a nie "szaleństwa". Pacjent nie wymyśla tych obrazów celowo, a jego mózg po prostu je generuje. Zrozumienie tego faktu jest kluczowe dla empatycznego podejścia i uniknięcia stygmatyzacji.
Reagowanie na halucynacje i urojenia u bliskiej osoby wymaga delikatności i strategii. Oto kilka praktycznych porad dla opiekunów:
- Zachowaj spokój: Twoja spokojna postawa pomoże choremu poczuć się bezpieczniej. Panika lub złość mogą tylko pogorszyć sytuację.
- Waliduj uczucia, nie realność omamów: Powiedz: "Rozumiem, że to musi być dla ciebie przerażające" lub "Widzę, że jesteś zaniepokojony", ale unikaj potwierdzania, że to, co widzi chory, jest prawdziwe. Nie mów: "Tak, widzę tego psa", jeśli go nie ma.
- Odwracaj uwagę: Spróbuj delikatnie zmienić temat rozmowy, zaproponuj inną aktywność, np. posłuchanie muzyki, oglądanie telewizji, spacer. Czasem zmiana otoczenia lub oświetlenia może pomóc.
- Sprawdź środowisko: Upewnij się, że w pokoju nie ma cieni, które mogą być mylnie interpretowane, lub przedmiotów, które mogą przypominać coś innego.
- Konsultuj się z lekarzem: Zawsze zgłaszaj lekarzowi pojawienie się objawów psychotycznych. Może być konieczna modyfikacja dawek leków lub włączenie leków przeciwpsychotycznych, które są bezpieczne w chorobie Parkinsona.
Zaburzenia snu i kontroli impulsów
Zaburzenia snu i zaburzenia kontroli impulsów to kolejne aspekty choroby Parkinsona, które mogą znacząco wpływać na codzienne życie pacjentów i ich rodzin. Są one często związane zarówno z samą chorobą, jak i z jej leczeniem.
Jednym z charakterystycznych zaburzeń snu jest zaburzenie zachowania w fazie snu REM (RBD). Charakteryzuje się ono żywymi, często agresywnymi snami, podczas których pacjent krzyczy, gwałtownie porusza się, a nawet wstaje z łóżka i wykonuje ruchy odpowiadające treści snu. Może to prowadzić do urazów zarówno u pacjenta, jak i jego partnera. RBD często poprzedza objawy ruchowe choroby Parkinsona o wiele lat i jest ważnym sygnałem diagnostycznym.
Zaburzenia kontroli impulsów (ZKI) to grupa zachowań, które obejmują patologiczny hazard, hiperseksualność, kompulsywne zakupy czy objadanie się. Są one szczególnie niebezpieczne, ponieważ mogą prowadzić do poważnych konsekwencji finansowych, społecznych i zdrowotnych. Kluczowe jest zrozumienie, że ZKI są głównie skutkiem ubocznym stosowania leków z grupy agonistów dopaminy. Te leki, choć skuteczne w łagodzeniu objawów ruchowych, mogą wpływać na układ nagrody w mózgu, prowadząc do impulsywnych zachowań. Jeśli zauważasz takie objawy u bliskiej osoby, natychmiast skonsultuj się z lekarzem prowadzącym.
- Patologiczny hazard: Niekontrolowana potrzeba grania, prowadząca do strat finansowych.
- Hiperseksualność: Wzrost zainteresowania seksem i zachowania seksualne wykraczające poza normy społeczne lub wcześniej akceptowalne.
- Kompulsywne zakupy: Niepohamowana potrzeba kupowania, często niepotrzebnych rzeczy, prowadząca do zadłużenia.
- Kompulsywne objadanie się: Epizody niekontrolowanego spożywania dużych ilości jedzenia, często bez uczucia głodu.
Leczenie i wsparcie: kompleksowe podejście
Skuteczne radzenie sobie z psychicznymi aspektami choroby Parkinsona wymaga kompleksowego podejścia, łączącego farmakoterapię z terapiami niefarmakologicznymi i wsparciem psychologicznym. Celem jest nie tylko łagodzenie objawów, ale także poprawa ogólnej jakości życia pacjenta.
Dostępne są różne opcje leczenia farmakologicznego, dostosowane do konkretnych objawów psychicznych:
| Objaw | Zalecane leki |
|---|---|
| Depresja | Leki z grupy SSRI (np. sertralina, citalopram) |
| Psychozy (halucynacje, urojenia) | Klozapina, kwetiapina (nie nasilają objawów ruchowych) |
| Otępienie | Inhibitory acetylocholinoesterazy (np. rywastygmina) |
Poza farmakoterapią, ogromne znaczenie mają terapie niefarmakologiczne. Psychoterapia, zwłaszcza poznawczo-behawioralna (CBT), może pomóc pacjentom w radzeniu sobie z depresją, lękiem i apatią, ucząc ich nowych strategii myślenia i zachowania. Terapia zajęciowa wspiera utrzymanie samodzielności i angażowanie się w sensowne aktywności, co jest kluczowe w walce z apatią. Niezwykle ważne jest również wsparcie psychologiczne zarówno dla pacjentów, jak i ich opiekunów. Choroba Parkinsona to wyzwanie dla całej rodziny, a profesjonalna pomoc może pomóc w przetworzeniu emocji i znalezieniu skutecznych sposobów radzenia sobie.
Nie możemy zapominać o roli aktywności fizycznej i zbilansowanej diety. Regularny ruch, dostosowany do możliwości pacjenta, nie tylko poprawia sprawność ruchową, ale także ma udowodniony pozytywny wpływ na nastrój, redukcję lęku i poprawę funkcji poznawczych. Podobnie, zdrowa, zbilansowana dieta wspiera ogólny stan zdrowia, co przekłada się na lepsze samopoczucie psychiczne. Nawet jeśli nie ma szczegółowych wytycznych dla Parkinsona, zasady zdrowego stylu życia są uniwersalne i zawsze warto o nich pamiętać.
Rola opiekuna: klucz do skutecznego wsparcia
Rola opiekuna w chorobie Parkinsona jest nie do przecenienia. To często opiekun jest pierwszą osobą, która zauważa subtelne zmiany w zachowaniu i nastroju, a jego wsparcie ma kluczowe znaczenie dla dobrostanu pacjenta. Jest to jednak rola pełna wyzwań, wymagająca ogromnej cierpliwości, empatii i wiedzy.
Skuteczna komunikacja z chorym, który doświadcza objawów psychicznych, jest fundamentem wsparcia. Oto kilka praktycznych wskazówek, które mogą pomóc:
- Empatia i cierpliwość: Pamiętaj, że objawy są częścią choroby. Staraj się wczuć w sytuację chorego i reaguj z cierpliwością, nawet gdy jest to trudne.
- Aktywne słuchanie: Daj choremu przestrzeń do wyrażania swoich uczuć i obaw. Słuchaj uważnie, bez oceniania i przerywania.
- Unikaj konfrontacji: Jeśli chory ma urojenia lub halucynacje, nie próbuj go przekonywać, że się myli. To może tylko nasilić jego niepokój i poczucie niezrozumienia.
- Twórz bezpieczne i spokojne środowisko: Zminimalizuj bodźce, które mogą wywoływać lęk lub dezorientację. Utrzymuj stały rytm dnia.
- Używaj prostego języka: Mów jasno i zwięźle, unikając skomplikowanych zdań. Daj choremu czas na przetworzenie informacji.
- Zachęcaj do aktywności: Delikatnie zachęcaj do angażowania się w proste, przyjemne czynności, ale bez wywierania presji.
W Polsce opiekunowie i pacjenci mogą szukać wsparcia w różnych miejscach. Istnieją stowarzyszenia pacjentów z chorobą Parkinsona, które oferują grupy wsparcia, edukację i wymianę doświadczeń. Warto szukać również placówek oferujących pomoc psychologiczną, zarówno dla pacjentów, jak i dla opiekunów, ponieważ obciążenie psychiczne opiekuna jest ogromne. Niestety, dostęp do tych form wsparcia jest zróżnicowany w zależności od regionu, dlatego warto aktywnie poszukiwać lokalnych inicjatyw i możliwości.