Depresja to poważna choroba, nie chwilowy smutek poznaj jej objawy i skuteczne leczenie
- W Polsce w 2023 roku 1,2 miliona pacjentów otrzymało świadczenia związane z depresją, a WHO klasyfikuje ją jako jedną z wiodących przyczyn niezdolności do pracy.
- Depresja różni się od zwykłego smutku intensywnością, długością trwania i wpływem na codzienne funkcjonowanie, a jej objawy mogą być zarówno emocjonalne, jak i fizyczne czy poznawcze.
- Czynniki ryzyka są złożone i obejmują predyspozycje genetyczne, zaburzenia biologiczne, doświadczenia psychologiczne oraz stresory środowiskowe.
- Istnieje wiele rodzajów depresji, w tym epizod depresyjny, dystymia, depresja poporodowa i sezonowa.
- Skuteczne leczenie opiera się na psychoterapii (np. poznawczo-behawioralnej), farmakoterapii (leki przeciwdepresyjne) lub terapii łączonej.
- Ważne jest przełamanie bariery wstydu i szukanie profesjonalnej pomocy, a także wspieranie bliskich w sposób empatyczny i konstruktywny.
Czym tak naprawdę jest depresja? Kluczowe rozróżnienie
To więcej niż zwykły smutek: definicja medyczna
Kiedy mówimy o depresji, często pojawia się pytanie: "czy to tylko gorszy dzień, czy coś poważniejszego?". Z mojego doświadczenia wiem, że to jedno z najczęstszych pytań, jakie zadają sobie osoby dotknięte tym problemem, a także ich bliscy. Muszę jasno podkreślić, że depresja to nie jest chwilowy smutek ani słabość charakteru. To poważna choroba, zaburzenie nastroju, które wpływa na sposób myślenia, odczuwania i zachowania. W kontekście medycznym jest to stan charakteryzujący się uporczywym obniżeniem nastroju, utratą zainteresowań i przyjemności, a także szeregiem innych objawów, które znacząco utrudniają codzienne funkcjonowanie.
Jak rozpoznać, że to już nie jest "gorszy dzień"?
Rozróżnienie między naturalnym smutkiem a depresją jest kluczowe. Smutek jest normalną reakcją na trudne wydarzenia życiowe stratę, rozczarowanie, niepowodzenie. Przemija z czasem, a osoba smutna nadal jest w stanie odczuwać radość, angażować się w życie i funkcjonować. Depresja natomiast charakteryzuje się długotrwałością objawów (zazwyczaj trwają one co najmniej dwa tygodnie), ich intensywnością oraz wszechogarniającym wpływem na wszystkie sfery życia. Osoba w depresji traci zdolność do odczuwania przyjemności (anhedonia), często wycofuje się z relacji, ma problemy z pracą, nauką czy nawet dbaniem o podstawową higienę osobistą. Mogą pojawić się również myśli o śmierci czy samobójstwie, co jest sygnałem alarmowym wymagającym natychmiastowej pomocy.
Statystyki nie kłamią: skala problemu w Polsce i na świecie
Skala problemu depresji jest ogromna i niestety rośnie. To choroba, która dotyka miliony ludzi na całym świecie, niezależnie od wieku, płci czy statusu społecznego. W Polsce również obserwujemy niepokojący wzrost liczby osób zmagających się z tym zaburzeniem.
- Według danych NFZ, w 2023 roku 1,2 miliona pacjentów w Polsce otrzymało świadczenia z rozpoznaniem depresji. To pokazuje, jak wielu z nas potrzebuje profesjonalnego wsparcia.
- Światowa Organizacja Zdrowia (WHO) klasyfikuje depresję jako jedną z wiodących przyczyn niezdolności do pracy na świecie. W Polsce jest to jedna z najczęstszych przyczyn zwolnień lekarskich (L4) związanych ze zdrowiem psychicznym.
- Depresja dotyka osoby w każdym wieku, jednak coraz częściej diagnozuje się ją u ludzi młodych i nastolatków. Szacuje się, że nawet 20% nastolatków może doświadczać objawów depresyjnych.
- Mimo rosnącej świadomości, wciąż istnieje bariera wstydu i strachu przed stygmatyzacją, która niestety opóźnia szukanie pomocy. To jeden z największych wyzwań, z jakimi musimy się mierzyć.

Główne objawy depresji: sygnały alarmowe umysłu i ciała
Depresja manifestuje się na wiele sposobów, wpływając zarówno na nasze emocje, zachowanie, funkcje poznawcze, jak i ciało. Zrozumienie tych sygnałów jest pierwszym krokiem do rozpoznania problemu i podjęcia leczenia.
Symptomy emocjonalne: utrata radości, poczucie pustki i beznadziei
Charakterystycznym objawem depresji jest anhedonia, czyli utrata zdolności do odczuwania przyjemności z rzeczy, które wcześniej sprawiały radość. Może to być ulubione hobby, spotkania z przyjaciółmi czy nawet jedzenie. Uporczywy smutek, poczucie pustki, beznadziei i bezwartościowości to również bardzo częste emocje. Osoby w depresji często odczuwają nadmierne poczucie winy, nawet za rzeczy, na które nie miały wpływu, a także drażliwość, która może prowadzić do konfliktów z otoczeniem.
Zmiany w zachowaniu: izolacja, zaniedbywanie obowiązków i pasji
Depresja prowadzi do znaczących zmian w zachowaniu. Chorzy często wycofują się z życia społecznego, unikają kontaktów z bliskimi, izolują się. Zaniedbują obowiązki domowe, zawodowe czy szkolne, co może prowadzić do poważnych problemów w tych sferach. Utrata zainteresowania dotychczasowymi pasjami i aktywnościami, które kiedyś sprawiały przyjemność, jest również typowym objawem.
Objawy fizyczne: zmęczenie, problemy ze snem, bóle i brak apetytu
- Chroniczne zmęczenie i brak energii: Nawet po długim śnie osoba w depresji może czuć się wyczerpana, bez sił do działania.
- Zaburzenia snu: Mogą występować w postaci bezsenności (trudności z zasypianiem, wczesne budzenie się) lub nadmiernej senności (potrzeba spania przez większość dnia).
- Zmiany apetytu i wagi: Często obserwuje się brak apetytu i utratę wagi, ale u niektórych osób może pojawić się objadanie się i przyrost wagi.
- Niewyjaśnione bóle fizyczne: Bóle głowy, mięśni, brzucha, które nie mają medycznego uzasadnienia i nie ustępują po standardowych lekach przeciwbólowych.
- Spowolnienie lub pobudzenie psychoruchowe: Może objawiać się spowolnieniem ruchów, mowy, myślenia lub wręcz przeciwnie niepokojem, niemożnością usiedzenia w miejscu.
Trudności poznawcze: problemy z koncentracją, pamięcią i podejmowaniem decyzji
Depresja znacząco wpływa na nasze funkcje poznawcze. Osoby chore często zgłaszają trudności z koncentracją, co utrudnia czytanie, oglądanie filmów czy wykonywanie zadań wymagających skupienia. Mogą pojawić się problemy z pamięcią, zwłaszcza krótkotrwałą, oraz spowolnienie myślenia. Nawet proste decyzje, takie jak wybór ubrania czy posiłku, stają się przytłaczającym wyzwaniem. To wszystko sprawia, że codzienne funkcjonowanie staje się niezwykle obciążające.
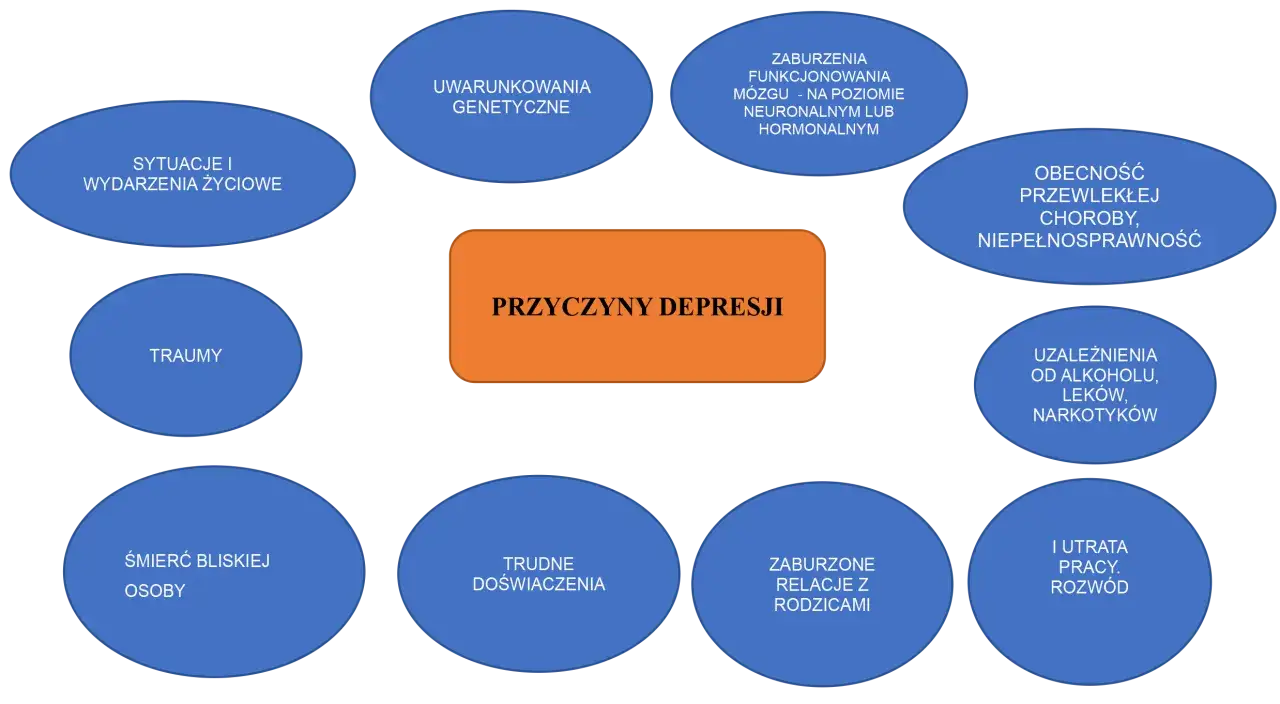
Skąd bierze się depresja? Zrozumienie przyczyn
Złożoność depresji polega na tym, że rzadko ma ona jedną, jasno określoną przyczynę. Zazwyczaj jest wynikiem interakcji wielu czynników genetycznych, biologicznych, psychologicznych i środowiskowych. Zrozumienie tych elementów jest kluczowe dla skutecznego leczenia.
Rola genów i biologii: czy depresję można odziedziczyć?
Tak, predyspozycje genetyczne odgrywają istotną rolę w rozwoju depresji. Jeśli w rodzinie występowały przypadki depresji, ryzyko jej wystąpienia u nas jest większe. Nie oznacza to jednak, że choroba jest nieunikniona. Geny mogą zwiększać podatność, ale zazwyczaj potrzebny jest "zapalnik" w postaci innych czynników. Na poziomie biologicznym depresja często wiąże się z zaburzeniami neuroprzekaźników w mózgu, takich jak serotonina, noradrenalina czy dopamina, które odpowiadają za regulację nastroju, snu i apetytu.Psychologiczne korzenie: wpływ doświadczeń z przeszłości i cech osobowości
Nasze doświadczenia życiowe, zwłaszcza te z dzieciństwa, oraz cechy osobowości mają ogromny wpływ na naszą odporność psychiczną. Niska samoocena, negatywne schematy myślenia (np. tendencja do katastrofizowania, czarno-białe myślenie), nierozwiązane traumy z przeszłości (np. przemoc, zaniedbanie) czy perfekcjonizm mogą zwiększać ryzyko rozwoju depresji. To, jak interpretujemy świat i radzimy sobie z wyzwaniami, jest w dużej mierze kształtowane przez te czynniki.
Czynniki społeczne i środowiskowe: przewlekły stres, samotność i presja otoczenia
Żyjemy w świecie pełnym wyzwań, a czynniki społeczne i środowiskowe mają znaczący wpływ na nasze zdrowie psychiczne. Przewlekły stres, na przykład związany z pracą, finansami czy relacjami, jest potężnym czynnikiem ryzyka. Samotność, brak wsparcia społecznego, trudna sytuacja życiowa (np. bezrobocie, ubóstwo) czy presja otoczenia (np. nierealistyczne oczekiwania) mogą prowadzić do poczucia bezsilności i beznadziei, torując drogę depresji.
Kiedy ważne wydarzenia życiowe stają się zapalnikiem choroby
Często zdarza się, że depresja zostaje "wywołana" przez ważne, stresujące wydarzenia życiowe. Mogą one działać jak katalizator, szczególnie u osób, które mają już pewne predyspozycje. Przykłady takich wydarzeń to:
- Utrata bliskiej osoby (żałoba).
- Rozwód lub rozstanie.
- Utrata pracy lub problemy finansowe.
- Poważna choroba (własna lub bliskiej osoby).
- Przeprowadzka do nowego miejsca, zmiana otoczenia.
- Przejście na emeryturę.
Nie jesteś sam/a z diagnozą: najczęstsze rodzaje depresji
Depresja to nie jednorodna choroba; występuje w różnych formach, a każda z nich ma swoją specyfikę. Zrozumienie, z jakim rodzajem depresji mamy do czynienia, jest ważne dla dobrania odpowiedniego leczenia.
Epizod depresyjny a choroba nawracająca: czym się różnią?
Epizod depresyjny to pojedynczy okres, w którym występują objawy depresji. Może on trwać od kilku tygodni do kilku miesięcy. Jeśli jednak epizody te powtarzają się, mówimy o zaburzeniach depresyjnych nawracających. Oznacza to, że osoba doświadcza kolejnych epizodów depresji, oddzielonych okresami remisji, czyli powrotu do zdrowia. W przypadku choroby nawracającej, kluczowe jest nie tylko leczenie bieżącego epizodu, ale także profilaktyka kolejnych.
Dystymia: gdy obniżony nastrój staje się codziennością
Dystymia, obecnie nazywana przewlekłym zaburzeniem depresyjnym, to łagodniejsza, ale znacznie bardziej długotrwała forma depresji. Objawy są mniej nasilone niż w przypadku pełnego epizodu depresyjnego, ale utrzymują się przez większość czasu, przez co najmniej dwa lata. Osoby z dystymią często czują się po prostu "zawsze trochę smutne", "bez energii", co sprawia, że obniżony nastrój staje się częścią ich codzienności, a nawet tożsamości. Niestety, często przez to bagatelizują swój stan i nie szukają pomocy.
Depresja poporodowa: cienie macierzyństwa, o których trzeba mówić
Macierzyństwo to piękny, ale też niezwykle wymagający czas. Depresja poporodowa to poważne zaburzenie, które dotyka wiele kobiet po porodzie. Nie jest to zwykły "baby blues", który mija po kilku dniach. Objawy są podobne do tych w "zwykłej" depresji, ale często towarzyszy im silne poczucie winy, lęku o dziecko, a nawet myśli o skrzywdzeniu siebie lub malucha. Ważne jest, aby kobiety nie bały się szukać pomocy i otwarcie mówić o swoich uczuciach, ponieważ depresja poporodowa jest chorobą, którą można i trzeba leczyć.
Depresja maskowana i sezonowa: kiedy choroba ukrywa swoje prawdziwe oblicze
Istnieją również mniej oczywiste formy depresji. Depresja maskowana to stan, w którym dominują objawy fizyczne, takie jak bóle głowy, brzucha, problemy trawienne czy chroniczne zmęczenie, natomiast objawy emocjonalne (smutek, beznadzieja) są spychane na drugi plan lub w ogóle nieuświadamiane. Z kolei depresja sezonowa (SAD) jest związana ze zmianami pór roku, najczęściej pojawia się jesienią i zimą, kiedy dni są krótsze i jest mniej światła słonecznego. Charakteryzuje się obniżonym nastrojem, nadmierną sennością, zwiększonym apetytem i brakiem energii, a ustępuje wiosną i latem.
Skuteczna walka z depresją: przegląd metod leczenia
Dobra wiadomość jest taka, że depresja jest chorobą, którą można skutecznie leczyć. Kluczem do sukcesu jest wczesna diagnoza i dobranie odpowiedniej metody terapii, często wymagającej współpracy kilku specjalistów.
Psychoterapia: klucz do zrozumienia i zmiany schematów myślenia
Psychoterapia to jedna z podstawowych i najskuteczniejszych metod leczenia depresji. Pomaga zrozumieć przyczyny choroby, nauczyć się radzić sobie z trudnymi emocjami i zmienić negatywne schematy myślenia, które podtrzymują depresję. Najczęściej stosowane podejścia to psychoterapia poznawczo-behawioralna (CBT), która koncentruje się na zmianie myśli i zachowań, oraz psychodynamiczna, która bada głębsze, nieuświadomione konflikty i doświadczenia z przeszłości. Psychoterapia to proces, który wymaga zaangażowania, ale daje narzędzia do trwałej zmiany i lepszego radzenia sobie w przyszłości.
Farmakoterapia: jak działają nowoczesne leki przeciwdepresyjne?
W wielu przypadkach, zwłaszcza w umiarkowanej i ciężkiej depresji, farmakoterapia jest niezbędnym elementem leczenia. Nowoczesne leki przeciwdepresyjne, takie jak te z grupy SSRI (selektywne inhibitory wychwytu zwrotnego serotoniny), działają poprzez regulację poziomu neuroprzekaźników w mózgu, co pomaga stabilizować nastrój, zmniejszać lęk i poprawiać jakość snu. Ważne jest, aby pamiętać, że leki te nie działają natychmiast na pełne efekty trzeba poczekać kilka tygodni. Muszą być przyjmowane regularnie i pod ścisłą kontrolą psychiatry, który dobiera odpowiednią dawkę i monitoruje postępy leczenia.
Terapia łączona: dlaczego połączenie sił daje najlepsze efekty?
Z mojego doświadczenia wynika, że w wielu przypadkach najskuteczniejszą formą leczenia depresji jest terapia łączona, czyli połączenie psychoterapii i farmakoterapii. Leki pomagają szybko ustabilizować nastrój i zredukować najbardziej uciążliwe objawy, co często umożliwia pacjentowi pełniejsze zaangażowanie się w psychoterapię. Psychoterapia z kolei pozwala na przepracowanie głębszych problemów, zmianę szkodliwych wzorców myślenia i zachowania, co zmniejsza ryzyko nawrotów choroby po odstawieniu leków.
Wsparcie i samopomoc: co jeszcze możesz dla siebie zrobić?
Oprócz profesjonalnego leczenia, istnieje wiele działań, które możesz podjąć, aby wspierać swój proces zdrowienia:
- Zdrowy styl życia: Zbilansowana dieta, regularna aktywność fizyczna (nawet krótki spacer), dbanie o higienę snu (stałe pory zasypiania i budzenia się) mają ogromny wpływ na nastrój i energię.
- Techniki radzenia sobie ze stresem: Medytacja, techniki relaksacyjne, mindfulness mogą pomóc w obniżeniu poziomu stresu i poprawie samopoczucia.
- Utrzymywanie kontaktów społecznych: Choć w depresji jest to trudne, staraj się nie izolować. Spotkania z bliskimi, rozmowy, uczestnictwo w grupach wsparcia mogą przynieść ulgę.
- Wyznaczanie małych celów: Zamiast przytłaczać się wielkimi zadaniami, skup się na małych, osiągalnych celach, które pomogą odbudować poczucie sprawczości.
- Edukacja o chorobie: Zrozumienie, czym jest depresja, pomaga zdjąć z siebie poczucie winy i stygmatyzacji.
Jak pomóc bliskiej osobie z depresją? Wskazówki i błędy
Wspieranie bliskiej osoby z depresją jest wyzwaniem, ale Twoja rola może być nieoceniona. Ważne jest, aby wiedzieć, jak rozmawiać i jak działać, aby realnie pomóc, a nie zaszkodzić.
Słuchaj, nie oceniaj: potęga empatycznej rozmowy
Najważniejsze, co możesz zrobić, to aktywne słuchanie. Pozwól bliskiej osobie mówić o swoich uczuciach, nawet jeśli są one dla Ciebie niezrozumiałe. Okazuj zrozumienie i akceptację, bez oceniania czy bagatelizowania jej doświadczeń. Często sama możliwość opowiedzenia o swoim cierpieniu, bez obawy przed krytyką, jest dla chorego ogromną ulgą. Pamiętaj, że nie musisz "naprawiać" problemu wystarczy, że będziesz obecny/a i pokażesz, że Ci zależy.
Czego absolutnie NIE mówić osobie w kryzysie?
Istnieją pewne frazy, które, choć mogą wydawać się pocieszające, w rzeczywistości są krzywdzące i pogłębiają poczucie niezrozumienia. Absolutnie unikaj:
- "Weź się w garść", "inni mają gorzej", "musisz być silny/a".
- "To minie", "nie przesadzaj", "to tylko w twojej głowie".
- "Pomyśl pozytywnie", "znajdź sobie jakieś hobby".
- "Masz wszystko, czego potrzeba, żeby być szczęśliwym/ą".
- "Wystarczy, że się postarasz".
Takie słowa sugerują, że depresja jest kwestią wyboru lub braku woli, a nie poważną chorobą, co potęguje poczucie winy i beznadziei.
Jak realnie wspierać w procesie leczenia i codziennych zmaganiach?
- Zachęcaj do szukania profesjonalnej pomocy: To najważniejszy krok. Zaproponuj pomoc w znalezieniu specjalisty (psychiatry, psychologa, psychoterapeuty) i umówieniu pierwszej wizyty.
- Towarzysz na wizytach: Jeśli bliska osoba się zgodzi, towarzyszenie jej na wizytach może być ogromnym wsparciem i pomóc w przełamaniu bariery lęku.
- Pomagaj w codziennych obowiązkach: Depresja często odbiera energię do podstawowych czynności. Pomoc w sprzątaniu, gotowaniu, zakupach może odciążyć chorego i pokazać Twoje wsparcie.
- Dbaj o rutynę: Pomóż w utrzymaniu regularnego rytmu dnia, który jest ważny w leczeniu depresji stałe pory posiłków, snu, aktywności.
- Bądź cierpliwy/a i konsekwentny/a: Leczenie depresji to proces, który wymaga czasu. Nawroty są możliwe. Twoja cierpliwość i konsekwencja w okazywaniu wsparcia są bezcenne.
- Dbaj o siebie: Wspieranie osoby z depresją jest wyczerpujące. Pamiętaj o własnym zdrowiu psychicznym i szukaj wsparcia dla siebie, jeśli tego potrzebujesz.
Przeczytaj również: Depresja czy smutek? Rozpoznaj objawy i znajdź pomoc!
Gdzie szukać profesjonalnej pomocy dla siebie i bliskich?
Nie zwlekaj z decyzją o podjęciu leczenia. Depresja jest chorobą, którą można skutecznie leczyć, a wczesna interwencja zwiększa szanse na pełne wyzdrowienie. Jeśli Ty lub ktoś z Twoich bliskich doświadcza objawów depresji, szukaj pomocy u:
- Psychiatry: Lekarz specjalista, który może zdiagnozować depresję, przepisać leki i monitorować farmakoterapię.
- Psychologa: Specjalista zajmujący się diagnozą psychologiczną i prowadzeniem psychoterapii.
- Psychoterapeuty: Osoba posiadająca certyfikat uprawniający do prowadzenia psychoterapii w wybranym nurcie.
- Telefonów zaufania: Dostępne 24/7, oferują anonimowe wsparcie w kryzysie (np. 116 123 Telefon Zaufania dla Dorosłych, 116 111 Telefon Zaufania dla Dzieci i Młodzieży).
- Ośrodków interwencji kryzysowej: Oferują szybką pomoc psychologiczną i wsparcie w nagłych sytuacjach.
- Poradni zdrowia psychicznego: Miejsca, gdzie można uzyskać kompleksową pomoc psychiatryczną i psychologiczną w ramach NFZ.

