Ten artykuł szczegółowo wyjaśnia, czym jest osobowość borderline, jakie są jej kluczowe objawy według oficjalnych klasyfikacji, a także przedstawia przyczyny, proces diagnozy i skuteczne metody leczenia. Dowiedz się, jak rozpoznać sygnały alarmowe i jak wspierać osoby z tym zaburzeniem, aby odzyskały kontrolę nad swoim życiem.
Osobowość borderline to zaburzenie charakteryzujące się niestabilnością emocjonalną i relacyjną poznaj kluczowe objawy i metody leczenia.
- Osobowość borderline (BPD) to zaburzenie charakteryzujące się niestabilnością nastroju, obrazu siebie, relacji interpersonalnych i znaczną impulsywnością.
- W Polsce BPD klasyfikowane jest według ICD-10 jako "osobowość chwiejna emocjonalnie typu granicznego" (F60.31), a w ICD-11 jako "wzorzec borderline".
- Kluczowe objawy obejmują paniczny lęk przed porzuceniem, niestabilne relacje, zaburzenia tożsamości, impulsywność, zachowania samobójcze/samookaleczenia, niestabilność afektywną, chroniczne uczucie pustki, nieadekwatny gniew oraz objawy dysocjacyjne/paranoidalne w stresie.
- Przyczyny BPD są złożone i obejmują czynniki genetyczne, neurobiologiczne oraz traumatyczne doświadczenia z dzieciństwa (model biopsychospołeczny).
- Podstawą leczenia jest długoterminowa psychoterapia, zwłaszcza terapia dialektyczno-behawioralna (DBT), terapia schematów (SFT) i terapia oparta na mentalizacji (MBT), wspomagana farmakoterapią.
- Zdrowienie z BPD jest możliwe dzięki odpowiedniej terapii i wsparciu, co pozwala na odzyskanie kontroli nad życiem.
Od "pogranicza" do precyzyjnej diagnozy: Krótka historia pojęcia BPD
Termin "borderline" (z ang. pogranicze) ma swoje korzenie w psychiatrii i psychoanalizie, gdzie początkowo odnosił się do pacjentów, którzy znajdowali się na pograniczu neurozy i psychozy. Była to kategoria diagnostyczna dla osób, które nie pasowały ani do jednej, ani do drugiej grupy, prezentując niestabilne i trudne do sklasyfikowania objawy. Przez lata rozumienie tego zaburzenia ewoluowało, a wraz z rozwojem badań i doświadczeń klinicznych, zyskało ono status odrębnej jednostki diagnostycznej. Dziś wiemy, że osobowość borderline to złożone zaburzenie osobowości, które wymaga precyzyjnej diagnozy i specjalistycznego leczenia, a nie jest jedynie "stanem pośrednim".
"Stabilna niestabilność": Na czym polega paradoks tego zaburzenia?
Osobowość borderline (BPD) często bywa określana mianem "stabilnej niestabilności", co doskonale oddaje jej paradoksalną naturę. Osoby z BPD doświadczają chronicznej niestabilności w wielu kluczowych obszarach życia. Mówimy tu o gwałtownych wahaniach nastroju, które mogą zmieniać się z godziny na godzinę, o niestabilnym i często sprzecznym obrazie samego siebie, a także o burzliwych i intensywnych relacjach interpersonalnych, które oscylują między skrajną idealizacją a dewaluacją. Do tego dochodzi znaczna impulsywność, prowadząca do ryzykownych zachowań. Ta "stabilna niestabilność" oznacza, że chaos i zmienność są dla osoby z BPD stałym elementem codzienności, co czyni to zaburzenie niezwykle wyczerpującym zarówno dla niej samej, jak i dla jej otoczenia.
Borderline w Polsce: Jak zaburzenie jest klasyfikowane według ICD-10 i nowszej ICD-11?
W Polsce, podobnie jak w wielu krajach europejskich, diagnoza zaburzeń psychicznych opiera się na Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych (ICD). Według obecnie obowiązującej w praktyce klinicznej ICD-10, osobowość borderline jest klasyfikowana jako "osobowość chwiejna emocjonalnie typu granicznego" i nosi kod F60.31. Jest to jeden z podtypów osobowości chwiejnej emocjonalnie, charakteryzujący się wyraźną impulsywnością, niestabilnością obrazu siebie, celów i preferencji, a także intensywnymi i niestabilnymi relacjami. Warto jednak spojrzeć w przyszłość, ponieważ w Polsce sukcesywnie wprowadzana jest nowsza klasyfikacja ICD-11, która przynosi istotne zmiany w podejściu do zaburzeń osobowości. W ICD-11 zrezygnowano z konkretnych typów zaburzeń osobowości na rzecz oceny ich nasilenia (lekkie, umiarkowane, ciężkie) oraz wyszczególnienia dominujących cech. W tym nowym systemie, cechy charakterystyczne dla BPD są opisywane jako "wzorzec borderline", który może towarzyszyć zaburzeniu osobowości o różnym stopniu nasilenia. Ta zmiana ma na celu bardziej elastyczne i spersonalizowane podejście do diagnozy i leczenia.
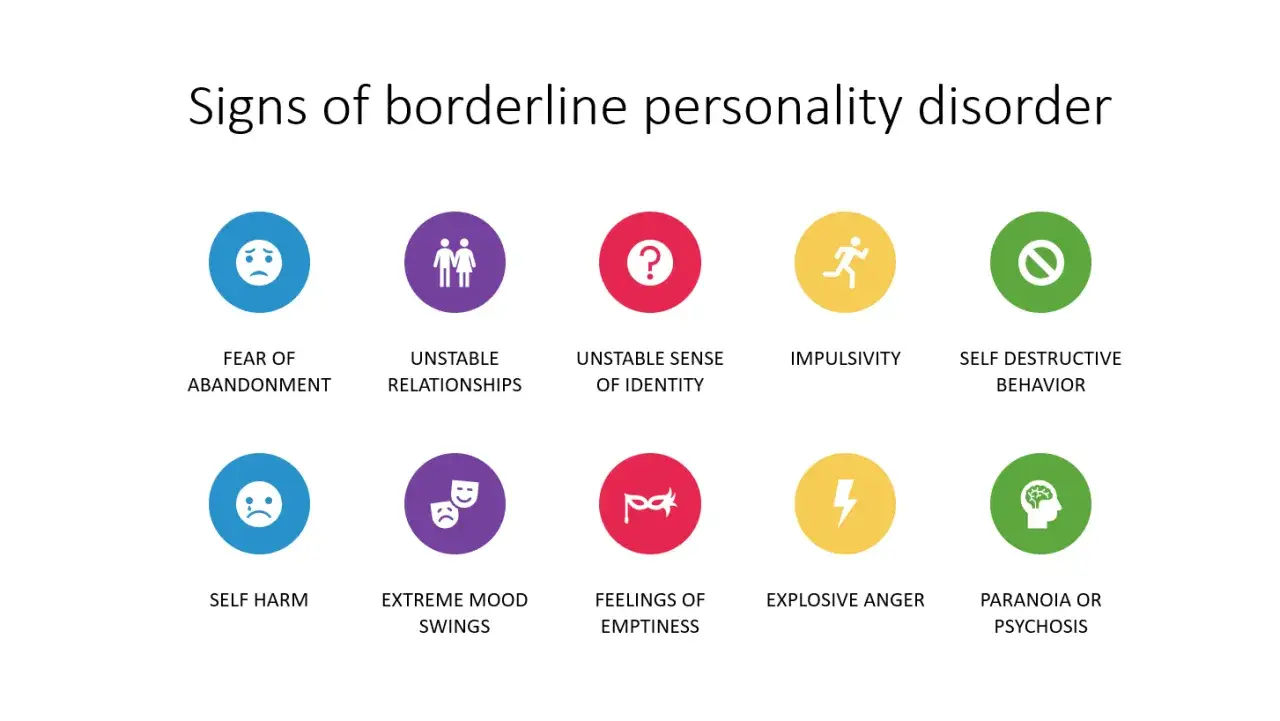
Kluczowe objawy borderline: Jak rozpoznać sygnały alarmowe zaburzenia?
Rozpoznanie osobowości borderline wymaga szczegółowej oceny klinicznej, ponieważ objawy mogą być mylące i przypominać inne zaburzenia. Według kryteriów diagnostycznych, aby postawić diagnozę BPD, konieczne jest występowanie co najmniej pięciu z dziewięciu kluczowych objawów, które szczegółowo omówię poniżej. Zrozumienie tych sygnałów jest pierwszym krokiem do poszukiwania profesjonalnej pomocy.
Lęk przed odrzuceniem: Gdy strach przed samotnością dyktuje warunki
Jednym z najbardziej dominujących i bolesnych objawów BPD jest paniczny lęk przed porzuceniem, zarówno realnym, jak i wyimaginowanym. Osoby z borderline często interpretują nawet drobne sygnały (np. spóźnienie, brak szybkiej odpowiedzi na wiadomość) jako zapowiedź odejścia bliskiej osoby. Ten wszechogarniający strach prowadzi do gorączkowych wysiłków, by uniknąć odrzucenia mogą to być manipulacje, rozpaczliwe prośby, a nawet groźby samookaleczenia. Lęk ten jest tak silny, że często dyktuje warunki w relacjach, prowadząc do błędnego koła, w którym próby zatrzymania innych paradoksalnie ich oddalają.
Relacje jak rollercoaster: Od idealizacji do całkowitej dewaluacji
Relacje interpersonalne osób z BPD są niezwykle niestabilne i intensywne, przypominając emocjonalny rollercoaster. Charakteryzują się one gwałtownymi przejściami od skrajnej idealizacji do całkowitej dewaluacji partnera. Na początku znajomości osoba z borderline może widzieć w drugiej osobie absolutny ideał, przypisując jej same pozytywne cechy. Wystarczy jednak drobne rozczarowanie, by natychmiastowo przeszła do skrajnej krytyki i postrzegania tej samej osoby jako całkowicie złej i bezwartościowej. To tzw. myślenie czarno-białe, czyli niemożność dostrzegania odcieni szarości, jest ogromnym wyzwaniem dla trwałości i stabilności związków.
Kryzys tożsamości: Kim jestem? Ciągłe poszukiwanie własnego "ja"
Osoby z BPD często zmagają się z zaburzeniami tożsamości, co oznacza niestabilny i niejasny obraz samego siebie. Poczucie własnego "ja" jest płynne, zmienne i często zależne od kontekstu lub opinii innych. Mogą mieć trudności z określeniem swoich wartości, celów życiowych, preferencji seksualnych czy nawet podstawowych cech charakteru. To ciągłe poszukiwanie i brak spójnego obrazu siebie prowadzi do chronicznego poczucia zagubienia, pustki i wewnętrznego rozdarcia, co utrudnia podejmowanie decyzji i budowanie stabilnego życia.
Niebezpieczna impulsywność: Ryzykowne zachowania jako sposób na rozładowanie napięcia
Impulsywność jest jednym z najbardziej destrukcyjnych objawów BPD, przejawiającym się w co najmniej dwóch potencjalnie szkodliwych obszarach. Osoby z borderline często podejmują ryzykowne, nieprzemyślane działania, które mają na celu szybkie rozładowanie intensywnego napięcia emocjonalnego. Przykłady takich zachowań obejmują:
- Nadmierne wydawanie pieniędzy, prowadzące do zadłużenia.
- Ryzykowny seks, bez zabezpieczeń lub z przypadkowymi partnerami.
- Nadużywanie substancji psychoaktywnych (alkohol, narkotyki).
- Objadanie się lub inne zaburzenia odżywiania.
- Brawurowa jazda samochodem.
Te impulsywne działania, choć chwilowo przynoszą ulgę, w dłuższej perspektywie prowadzą do poważnych konsekwencji zdrowotnych, finansowych i społecznych.
Ból, który widać na zewnątrz: O samookaleczeniach i myślach samobójczych
Nawracające zachowania samobójcze groźby, gesty, próby oraz akty samookaleczeń są niestety bardzo częstymi i alarmującymi objawami BPD. Samookaleczenia, takie jak cięcie się, przypalanie czy uderzanie, często nie są próbą odebrania sobie życia, lecz sposobem na poradzenie sobie z nieznośnym bólem emocjonalnym, poczuciem pustki lub odrealnienia. Fizyczny ból ma za zadanie "uziemić" osobę, odwrócić uwagę od cierpienia psychicznego lub ukarać się za "złe" myśli czy czyny. Niestety, ryzyko samobójstwa w BPD jest znaczące; szacuje się, że 3-10% osób z tym zaburzeniem popełnia samobójstwo, co podkreśla pilną potrzebę profesjonalnej pomocy.
Emocjonalna sinusoida: Gwałtowne wahania nastroju bez wyraźnej przyczyny
Niestabilność afektywna, czyli gwałtowne i często nieprzewidywalne wahania nastroju, to kolejny kluczowy objaw BPD. Osoby z borderline doświadczają intensywnych emocji, które zmieniają się bardzo szybko od euforii, przez głęboki smutek (dysforię), po drażliwość i lęk. Te epizody intensywnych emocji mogą trwać od kilku godzin do kilku dni i często pojawiają się bez wyraźnej, zewnętrznej przyczyny. Taka emocjonalna sinusoida jest niezwykle wyczerpująca i utrudnia codzienne funkcjonowanie, sprawiając, że osoba czuje się jak na huśtawce, nad którą nie ma kontroli.
Chroniczne uczucie pustki: Gdy nic nie jest w stanie wypełnić wewnętrznej dziury
Wiele osób z BPD opisuje chroniczne uczucie pustki jako jeden z najbardziej uciążliwych i wszechobecnych objawów. Jest to utrzymujące się poczucie wewnętrznego braku, nudy i bezsensu, które trudno jest zapełnić. Osoby te często szukają zewnętrznych bodźców intensywnych relacji, ryzykownych zachowań, używek aby choć na chwilę zagłuszyć tę wewnętrzną dziurę. Niestety, ulga jest zazwyczaj krótkotrwała, a poczucie pustki powraca ze zdwojoną siłą, prowadząc do frustracji i rozpaczy.
Nieadekwatny gniew: Trudności w kontrolowaniu złości i jej konsekwencje
Nieadekwatny, intensywny gniew oraz ogromne trudności z jego kontrolowaniem to kolejny charakterystyczny objaw BPD. Osoby z borderline często doświadczają nagłych i gwałtownych wybuchów złości, które są nieproporcjonalne do sytuacji, która je wywołała. Ten gniew może być skierowany na innych, ale równie często na samego siebie. Trudności z regulacją złości prowadzą do konfliktów w relacjach, zrywania więzi i poczucia winy, co tylko pogłębia cierpienie i poczucie osamotnienia.
Ucieczka od rzeczywistości: O objawach dysocjacyjnych i paranoidalnych w stresie
W sytuacjach silnego stresu, osoby z BPD mogą doświadczać przemijających objawów dysocjacyjnych lub paranoidalnych. Objawy dysocjacyjne to poczucie odrealnienia, oddzielenia od własnego ciała, otoczenia lub myśli, jakby obserwowało się siebie z zewnątrz. Może pojawić się również amnezja na pewne wydarzenia. Z kolei objawy paranoidalne to przejściowe myśli o byciu śledzonym, spiskach czy intencjach innych ludzi, które są niezgodne z rzeczywistością. Te stany są zazwyczaj krótkotrwałe i pojawiają się jako mechanizm obronny przed przytłaczającym bólem emocjonalnym lub traumą.
Skąd się bierze borderline: Odkrywamy przyczyny zaburzenia osobowości z pogranicza
Zaburzenie osobowości borderline nie ma jednej, prostej przyczyny. Zamiast tego, współczesna psychiatria i psychologia przyjmują, że BPD rozwija się w wyniku złożonej interakcji czynników biologicznych, psychologicznych i środowiskowych. To właśnie wzajemne oddziaływanie tych elementów tworzy podatność na rozwój zaburzenia i wpływa na jego manifestację. Przyjrzyjmy się im bliżej.
Rola genów i biologii: Czy skłonność do BPD można odziedziczyć?
Badania wskazują, że istnieje dziedziczna podatność na rozwój BPD. Oznacza to, że jeśli w rodzinie występowały przypadki tego zaburzenia, ryzyko jego pojawienia się u innych członków rodziny jest większe. Nie dziedziczy się samego zaburzenia, ale raczej predyspozycje, które w połączeniu z innymi czynnikami mogą prowadzić do jego rozwoju. Ponadto, istotną rolę odgrywają czynniki neurobiologiczne. Badania obrazowe mózgu osób z BPD często wykazują zaburzenia w funkcjonowaniu neuroprzekaźników, zwłaszcza serotoniny, która odpowiada za regulację nastroju, impulsywności i agresji. Obserwuje się również zmiany w strukturach mózgu odpowiedzialnych za regulację emocji, takich jak ciało migdałowate (odpowiedzialne za przetwarzanie strachu) oraz kora przedczołowa (odpowiedzialna za kontrolę impulsów i planowanie).
Wpływ trudnego dzieciństwa: Jak trauma i zaniedbanie kształtują osobowość?
Czynniki środowiskowe, zwłaszcza te doświadczane w dzieciństwie, odgrywają kluczową rolę w rozwoju BPD. Niestety, wiele osób z tym zaburzeniem ma za sobą traumatyczne doświadczenia, takie jak:
- Przemoc fizyczna, emocjonalna lub seksualna.
- Chroniczne zaniedbanie emocjonalne, czyli brak adekwatnej reakcji na potrzeby dziecka.
- Utrata rodzica lub innej ważnej osoby w dzieciństwie.
- Dorastanie w niestabilnym, chaotycznym lub konfliktowym środowisku rodzinnym.
Te doświadczenia mogą prowadzić do rozwoju nieadaptacyjnych wzorców myślenia, trudności w regulacji emocji i problemów z budowaniem bezpiecznych więzi, co w dorosłym życiu manifestuje się jako objawy BPD. Brak stabilnego, wspierającego środowiska w dzieciństwie utrudnia naukę zdrowych strategii radzenia sobie ze stresem i emocjami.
Model biopsychospołeczny: Kiedy biologia spotyka się ze środowiskiem
Najpełniejsze zrozumienie przyczyn BPD zapewnia model biopsychospołeczny, który podkreśla, że zaburzenie to jest wynikiem złożonej interakcji wszystkich omówionych czynników. Oznacza to, że osoba z genetyczną predyspozycją do niestabilności emocjonalnej, która dodatkowo doświadczyła traumy w dzieciństwie i dorastała w środowisku, które nie nauczyło jej skutecznych strategii radzenia sobie z emocjami, jest znacznie bardziej narażona na rozwój BPD. Biologia tworzy podatność, psychologia kształtuje wzorce myślenia i reagowania, a środowisko dostarcza bodźców, które mogą "uruchomić" i utrwalić objawy. To kompleksowe ujęcie jest kluczowe dla skutecznego planowania terapii.

Jak wygląda diagnoza borderline i z czym można ją pomylić?
Diagnoza osobowości borderline jest procesem złożonym i wymaga doświadczenia klinicznego. Objawy BPD często nakładają się na symptomy innych zaburzeń psychicznych, co sprawia, że diagnostyka różnicowa jest niezwykle ważna. Precyzyjne rozpoznanie jest kluczowe dla wdrożenia odpowiedniego leczenia, które przyniesie ulgę i poprawę jakości życia.
Ścieżka do rozpoznania: Rola psychiatry, psychologa i psychoterapeuty
Proces diagnozowania osobowości borderline zazwyczaj rozpoczyna się od wizyty u psychiatry, który przeprowadza szczegółowy wywiad kliniczny, ocenia objawy i wyklucza inne możliwe przyczyny. W procesie diagnozy często uczestniczy również psycholog, który może przeprowadzić testy psychologiczne, pomagające w ocenie osobowości i funkcjonowania poznawczego. Ważną rolę odgrywa także psychoterapeuta, który podczas sesji może zaobserwować charakterystyczne wzorce zachowań i relacji. Diagnoza BPD opiera się na spełnieniu co najmniej pięciu z dziewięciu kryteriów diagnostycznych, które opisałam wcześniej. Jest to proces czasochłonny, wymagający zebrania obszernego wywiadu dotyczącego historii życia, relacji, wzorców emocjonalnych i zachowań pacjenta. Moje doświadczenie pokazuje, że rzetelna diagnoza to pierwszy, fundamentalny krok do zdrowienia.
Borderline a choroba afektywna dwubiegunowa: Kluczowe różnice
Osobowość borderline bywa często mylona z chorobą afektywną dwubiegunową (ChAD) ze względu na podobieństwo w zakresie wahań nastroju. Istnieją jednak kluczowe różnice, które pomagają w diagnostyce różnicowej:
| Osobowość borderline | Choroba afektywna dwubiegunowa |
|---|---|
| Wahania nastroju są gwałtowne, krótkotrwałe (godziny do dni), często reaktywne na stresory interpersonalne. | Wahania nastroju (epizody manii/hipomanii i depresji) są dłuższe (dni, tygodnie, miesiące), często pojawiają się bez wyraźnego zewnętrznego wyzwalacza. |
| Niestabilność obrazu siebie, chroniczne uczucie pustki, lęk przed porzuceniem. | Stabilniejszy obraz siebie, brak chronicznego poczucia pustki jako głównego objawu. |
| Impulsywność jest często związana z próbą regulacji intensywnych emocji. | Impulsywność występuje głównie w epizodach manii/hipomanii. |
| Zachowania samookaleczające są częste, często jako sposób na radzenie sobie z bólem emocjonalnym. | Samookaleczenia są rzadsze, a myśli samobójcze pojawiają się głównie w epizodach depresyjnych. |
Czy to BPD, czy może ADHD lub spektrum autyzmu? Diagnostyka różnicowa
Współczesna psychiatria coraz częściej zwraca uwagę na to, że BPD może być mylone z innymi zaburzeniami, takimi jak ADHD (zespół nadpobudliwości psychoruchowej z deficytem uwagi) czy zaburzenia ze spektrum autyzmu. Podobieństwa mogą wynikać z niektórych objawów, takich jak impulsywność (w ADHD), trudności w relacjach społecznych czy intensywne reakcje na zmiany (w spektrum autyzmu). Na przykład, osoba z ADHD może mieć problemy z regulacją emocji i impulsywnością, co może przypominać BPD. Z kolei trudności w rozumieniu intencji innych osób i sztywność myślenia u osób w spektrum autyzmu mogą być mylnie interpretowane jako cechy osobowości borderline. Dlatego tak istotne jest przeprowadzenie bardzo precyzyjnej diagnostyki różnicowej, która uwzględnia całościowy obraz funkcjonowania pacjenta, historię rozwoju i specyfikę poszczególnych objawów. Tylko w ten sposób można postawić trafną diagnozę i zaproponować najskuteczniejsze leczenie.
Leczenie osobowości z pogranicza: Jak odzyskać kontrolę nad życiem i emocjami?
Leczenie osobowości borderline jest procesem wymagającym zaangażowania, cierpliwości i kompleksowego podejścia. Nie ma magicznej pigułki, która wyleczy BPD, ale dzięki odpowiedniej terapii i wsparciu, osoby z tym zaburzeniem mogą odzyskać kontrolę nad swoim życiem i emocjami, poprawiając znacząco swoją jakość funkcjonowania. Kluczem jest długoterminowa praca nad sobą i konsekwentne stosowanie wyuczonych strategii.
Psychoterapia jako fundament: Dlaczego jest kluczowa w leczeniu BPD?
Długoterminowa psychoterapia jest bezsprzecznie podstawą leczenia BPD. To właśnie w bezpiecznej przestrzeni terapeutycznej osoby z borderline uczą się rozumieć swoje emocje, identyfikować destrukcyjne wzorce myślenia i zachowania, a także rozwijać zdrowsze strategie radzenia sobie. Psychoterapia pomaga w budowaniu stabilniejszego obrazu siebie, poprawie relacji interpersonalnych i redukcji impulsywności. Jest to proces, który wymaga czasu, ale przynosi trwałe zmiany, umożliwiając pacjentom prowadzenie satysfakcjonującego życia. Moje doświadczenie pokazuje, że to właśnie relacja terapeutyczna staje się często pierwszym bezpiecznym miejscem, gdzie pacjent może doświadczyć stabilności.Terapia dialektyczno-behawioralna (DBT): Złoty standard w leczeniu borderline
Wśród wielu nurtów terapeutycznych, terapia dialektyczno-behawioralna (DBT) jest uznawana za "złoty standard" w leczeniu osobowości borderline. Została stworzona specjalnie dla osób z BPD i udowodniono jej wysoką skuteczność w redukcji zachowań autodestrukcyjnych, myśli samobójczych i poprawie ogólnego funkcjonowania. DBT uczy pacjentów konkretnych umiejętności w czterech kluczowych obszarach:
- Regulacja emocji: Jak identyfikować, rozumieć i zmieniać intensywne emocje.
- Tolerancja na stres: Jak radzić sobie z kryzysami i nieznośnym bólem emocjonalnym bez uciekania się do destrukcyjnych zachowań.
- Efektywność interpersonalna: Jak budować zdrowe relacje, stawiać granice i skutecznie komunikować swoje potrzeby.
- Uważność (mindfulness): Jak być obecnym w chwili, akceptować rzeczywistość i obserwować swoje myśli i emocje bez oceniania.
DBT to intensywna terapia, często obejmująca sesje indywidualne, trening umiejętności grupowych i wsparcie telefoniczne.
Inne skuteczne metody: Terapia schematów (SFT) i oparta na mentalizacji (MBT)
Oprócz DBT, istnieją inne skuteczne nurty psychoterapii, które są stosowane w leczeniu BPD:
- Terapia oparta na mentalizacji (MBT): Skupia się na rozwijaniu zdolności rozumienia własnych i cudzych stanów psychicznych (mentalizowania). Pomaga pacjentom lepiej rozumieć motywy swoich zachowań i reakcji, a także intencje innych, co prowadzi do poprawy relacji i stabilności emocjonalnej.
- Terapia schematów (SFT): Pomaga zidentyfikować i zmienić głęboko zakorzenione, destrukcyjne wzorce myślenia i zachowania (schematy), które ukształtowały się w dzieciństwie w odpowiedzi na niezaspokojone potrzeby. SFT jest szczególnie skuteczna w pracy z chronicznym poczuciem pustki i problemami tożsamości.
Można również wspomnieć o Terapii Skoncentrowanej na Przeniesieniu (TFP), która wykorzystuje relację terapeutyczną do analizy i zmiany nieadaptacyjnych wzorców w relacjach pacjenta.
Czy leki mogą pomóc? Rola farmakoterapii w łagodzeniu objawów
Ważne jest, aby zrozumieć, że farmakoterapia nie leczy samego zaburzenia osobowości borderline. Pełni ona jednak bardzo ważną funkcję wspomagającą, łagodząc poszczególne, najbardziej uciążliwe objawy. Leki mogą pomóc w stabilizacji nastroju, redukcji lęku, impulsywności, objawów depresyjnych czy przejściowych objawów psychotycznych (dysocjacyjnych/paranoidalnych). Psychiatra może przepisać leki przeciwdepresyjne, stabilizatory nastroju lub leki przeciwpsychotyczne w niskich dawkach, dostosowując je indywidualnie do potrzeb pacjenta. Farmakoterapia, stosowana w połączeniu z psychoterapią, może znacznie poprawić komfort życia i umożliwić pacjentowi pełniejsze korzystanie z terapii.
Życie z borderline: Praktyczne wskazówki dla osób z diagnozą i ich bliskich
Życie z osobowością borderline to codzienne wyzwanie, ale jednocześnie droga do nauki nowych strategii radzenia sobie i budowania zdrowszych relacji. Wymaga to ogromnej pracy od osoby z diagnozą, ale także zrozumienia i wsparcia ze strony otoczenia. Poniżej przedstawiam praktyczne wskazówki, które mogą pomóc zarówno osobom z BPD, jak i ich bliskim.
Jak radzić sobie z przytłaczającymi emocjami? Pierwsze kroki ku samoregulacji
Dla osób z diagnozą BPD, kluczowe jest rozwijanie umiejętności samoregulacji emocji. Oto kilka pierwszych kroków:
- Ucz się technik uważności (mindfulness): Pomagają one być obecnym w chwili i obserwować emocje bez natychmiastowego reagowania. Proste ćwiczenia oddechowe czy skupienie na zmysłach mogą przynieść ulgę.
- Stwórz "skrzynkę narzędziową" do radzenia sobie z kryzysem: Zgromadź w niej rzeczy, które pomogą Ci przetrwać intensywne emocje bez uciekania się do destrukcyjnych zachowań. Mogą to być kostki lodu (do trzymania w dłoni), ostra guma do żucia, lista ulubionych piosenek, ciepły koc, zapachowe olejki.
- Identyfikuj wyzwalacze: Zwracaj uwagę na sytuacje, myśli lub osoby, które najczęściej wywołują u Ciebie silne emocje. Świadomość wyzwalaczy to pierwszy krok do zmiany reakcji.
- Praktykuj "radykalną akceptację": Naucz się akceptować rzeczywistość taką, jaka jest, nawet jeśli jest bolesna. To nie oznacza zgody na nią, ale rezygnację z walki z tym, czego nie możesz zmienić.
- Dbaj o podstawy: Regularny sen, zdrowa dieta i umiarkowana aktywność fizyczna mają ogromny wpływ na stabilność emocjonalną.
Związek z osobą z BPD: Jak budować zdrową relację i stawiać granice?
Bycie partnerem osoby z BPD jest wyzwaniem, ale zdrowa relacja jest możliwa. Oto wskazówki:
- Edukuj się: Zrozumienie natury zaburzenia jest kluczowe. Im więcej wiesz, tym łatwiej Ci będzie interpretować zachowania partnera i nie brać ich osobiście.
- Ucz się efektywnej komunikacji: Stosuj komunikaty "ja" (np. "Czuję się zraniony, gdy...", zamiast "Ty zawsze..."). Bądź konkretny i unikaj uogólnień.
- Stawiaj jasne i konsekwentne granice: To absolutnie fundamentalne. Granice chronią obie strony i uczą partnera, czego może się spodziewać. Muszą być one komunikowane spokojnie i konsekwentnie egzekwowane.
- Nie bierz wszystkiego do siebie: Pamiętaj, że intensywne reakcje emocjonalne partnera często wynikają z jego wewnętrznego bólu, a nie z chęci skrzywdzenia Ciebie.
- Szukaj wsparcia dla siebie: Terapia indywidualna lub grupa wsparcia dla bliskich osób z BPD może być nieoceniona.
Jak wspierać, nie tracąc siebie? Poradnik dla rodziny i przyjaciół
Rodzina i przyjaciele odgrywają ważną rolę w procesie zdrowienia, ale muszą też dbać o siebie:
- Ucz się o BPD: Wiedza zmniejsza strach i pozwala lepiej zrozumieć zachowania bliskiej osoby.
- Wspieraj, ale nie ratuj: Zachęcaj do terapii i wspieraj w procesie zdrowienia, ale unikaj brania na siebie pełnej odpowiedzialności za emocje i zachowania bliskiego.
- Dbaj o własne zdrowie psychiczne: BPD może być wyczerpujące dla otoczenia. Nie wahaj się szukać własnej terapii lub wsparcia, aby zapobiec wypaleniu.
- Ustalaj granice i bądź konsekwentny: To chroni Ciebie i paradoksalnie pomaga osobie z BPD uczyć się zdrowych interakcji.
- Unikaj osądzania i stygmatyzacji: Pamiętaj, że BPD to zaburzenie, a nie wybór. Empatia i zrozumienie są kluczowe.
- Skupiaj się na małych krokach: Celebruj nawet drobne sukcesy i postępy w terapii.
Czy z borderline da się wyjść? Realna perspektywa na zdrowienie
Pytanie "czy z borderline da się wyjść?" jest jednym z najczęściej zadawanych przez osoby z diagnozą i ich bliskich. Chciałabym jasno podkreślić: tak, proces zdrowienia z osobowości borderline jest nie tylko możliwy, ale i realny. To nie jest wyrok dożywotni. Dzięki odpowiedniej terapii i zaangażowaniu, osoby z BPD mogą osiągnąć znaczącą poprawę, a nawet pełną remisję objawów, odzyskując kontrolę nad swoim życiem i budując satysfakcjonujące relacje.
Proces zdrowienia jest możliwy: Co mówią badania i doświadczenia pacjentów?
Współczesne badania naukowe i długoterminowe obserwacje kliniczne jednoznacznie wskazują, że osobowość borderline jest zaburzeniem, z którego można wyzdrowieć. Wiele osób z BPD, które podjęły intensywną i długoterminową psychoterapię, osiąga znaczącą redukcję objawów, a nawet całkowitą remisję. Oznacza to, że przestają spełniać kryteria diagnostyczne BPD i są w stanie prowadzić stabilne, pełne życie. Doświadczenia pacjentów potwierdzają, że choć droga do zdrowienia bywa trudna i wyboista, wysiłek włożony w terapię przynosi realne i trwałe rezultaty. To daje nadzieję i pokazuje, że warto podjąć walkę o lepsze jutro.
Przeczytaj również: Objawy zaburzeń osobowości: Przewodnik po rozpoznaniu i leczeniu
Znaczenie długoterminowej terapii i wsparcia w osiągnięciu remisji
Kluczem do osiągnięcia remisji i trwałej poprawy w BPD jest długoterminowa, konsekwentna terapia. Nie jest to proces, który można zakończyć po kilku miesiącach. Wymaga on wielu lat pracy nad sobą, uczenia się nowych umiejętności i integrowania ich w codzienne życie. Niezwykle ważne jest również stałe wsparcie zarówno ze strony terapeuty, jak i bliskich osób, które rozumieją specyfikę zaburzenia i potrafią wspierać bez nadmiernego ulegania. To połączenie profesjonalnej pomocy, osobistego zaangażowania i wspierającego środowiska tworzy optymalne warunki do zdrowienia, umożliwiając osobom z osobowością borderline odzyskanie pełni życia i budowanie przyszłości, o której marzą.

