Osobowość borderline, choć często niezrozumiana, jest poważnym zaburzeniem psychicznym, które dotyka miliony ludzi na całym świecie. W tym artykule, jako Aniela Kubiak, chciałabym przybliżyć Państwu, czym dokładnie jest to zaburzenie, jak się objawia, skąd się bierze oraz jak skutecznie je leczyć i wspierać bliskich, którzy się z nim mierzą. Moim celem jest dostarczenie kompleksowej i przystępnej wiedzy, która pomoże rozwiać wątpliwości i obalić krzywdzące mity.
Osobowość borderline to złożone zaburzenie kluczowe informacje o jego naturze i leczeniu
- Osobowość borderline (BPD) to zaburzenie charakteryzujące się niestabilnością nastroju, obrazu siebie, relacji interpersonalnych oraz znaczną impulsywnością.
- Objawia się m.in. intensywnym lękiem przed porzuceniem, niestabilnymi związkami, impulsywnością i wahaniami nastroju, często prowadząc do samookaleczeń.
- Przyczyny BPD są złożone i obejmują predyspozycje genetyczne, anomalie w funkcjonowaniu mózgu oraz traumatyczne doświadczenia z dzieciństwa.
- Podstawą skutecznego leczenia jest psychoterapia, zwłaszcza Terapia Dialektyczno-Behawioralna (DBT), a farmakoterapia pełni rolę wspomagającą.
- Wiele osób z BPD, dzięki terapii, osiąga znaczną poprawę i przestaje spełniać kryteria diagnostyczne, co obala mit "wyroku na całe życie".
- Bliscy mogą wspierać osoby z BPD poprzez edukację, stawianie jasnych granic i uprawomocnianie uczuć, pamiętając jednocześnie o własnym dobrostanie.
Osobowość borderline: Rozszyfrowujemy diagnozę
Nazwa "borderline", czyli "z pogranicza", ma swoje historyczne korzenie w psychiatrii, gdzie pierwotnie opisywała stan, który znajdował się na granicy między nerwicą a psychozą. Było to określenie dla pacjentów, którzy nie pasowali do żadnej z tych kategorii, prezentując objawy z obu spektrów. Dziś jednak nasze rozumienie tego zaburzenia jest znacznie precyzyjniejsze i kompleksowe, a sama nazwa, choć utrwalona, nie oddaje już w pełni złożoności BPD.
W Polsce, zgodnie z najnowszą klasyfikacją ICD-11, nie znajdziemy już odrębnej jednostki diagnostycznej "osobowość borderline". Zamiast tego, diagnozuje się ogólne zaburzenie osobowości (o różnym nasileniu), z możliwością określenia dominujących cech, w tym "wzorca borderline". Aby stwierdzić ten wzorzec, musi być spełnionych co najmniej pięć z dziewięciu kluczowych kryteriów diagnostycznych, które są bardzo zbliżone do tych z klasyfikacji DSM-5. Są to:
- Gorączkowe wysiłki w celu uniknięcia porzucenia (rzeczywistego lub wyimaginowanego).
- Niestabilne i intensywne związki interpersonalne, charakteryzujące się skrajnościami (idealizacja vs. dewaluacja).
- Zaburzenia tożsamości: niestabilny obraz samego siebie.
- Impulsywność w co najmniej dwóch potencjalnie autodestrukcyjnych sferach (np. wydatki, seks, nadużywanie substancji, objadanie się).
- Nawracające zachowania, gesty lub groźby samobójcze, samookaleczenia.
- Niestabilność afektywna spowodowana wyraźnymi wahaniami nastroju.
- Przewlekłe uczucie pustki.
- Nieadekwatny, intensywny gniew lub trudności z jego kontrolowaniem.
- Przemijające, związane ze stresem myśli paranoiczne lub objawy dysocjacyjne.
Warto podkreślić, że osobowość borderline to poważne zaburzenie psychiczne, a nie cecha charakteru, "zły humor" czy świadomy wybór. Osoby z BPD doświadczają ogromnego cierpienia, które często jest niewidoczne dla otoczenia. Statystyki pokazują skalę problemu: zaburzenie dotyczy około 1-3% populacji ogólnej, a w placówkach psychiatrycznych stanowi 15-25% hospitalizowanych pacjentów. Niestety, 3-10% osób z tą diagnozą podejmuje próby samobójcze, co świadczy o głębi bólu i rozpaczy, z jakimi się zmagają. Zrozumienie tego jest pierwszym krokiem do empatii i skutecznego wsparcia.
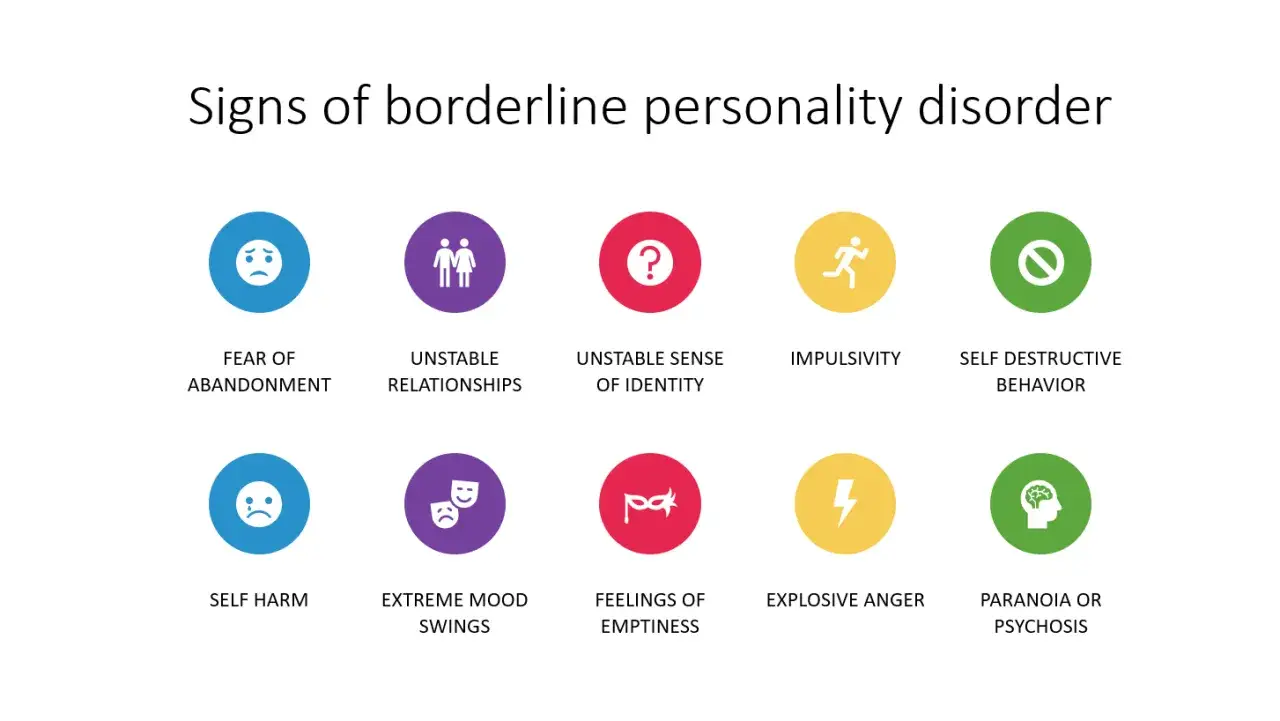
9 kluczowych objawów, które definiują osobowość borderline
Aby lepiej zrozumieć, jak osobowość borderline manifestuje się w życiu codziennym, przyjrzyjmy się bliżej dziewięciu kluczowym objawom diagnostycznym:
- Gorączkowe wysiłki w celu uniknięcia porzucenia (rzeczywistego lub wyimaginowanego). Osoby z BPD często odczuwają paniczny lęk przed tym, że zostaną opuszczone. Może to prowadzić do desperackich działań, takich jak błaganie, groźby, a nawet samookaleczenia, aby zatrzymać bliską osobę. Przykładowo, partner może dzwonić dziesiątki razy, gdy druga osoba nie odpowiada, interpretując milczenie jako sygnał odrzucenia.
- Niestabilne i intensywne związki interpersonalne, charakteryzujące się skrajnościami (idealizacja vs. dewaluacja). Relacje osób z BPD są jak rollercoaster. W jednej chwili idealizują drugą osobę, widząc w niej wszystko, czego pragną, by za chwilę, po najmniejszym rozczarowaniu, całkowicie ją zdewaluować, postrzegając jako najgorszego wroga. To prowadzi do częstych i burzliwych rozstań i powrotów.
- Zaburzenia tożsamości: niestabilny obraz samego siebie. Osoby z borderline często nie wiedzą, kim są. Ich poczucie tożsamości jest chwiejne, zmienne, co objawia się niestabilnymi celami życiowymi, wartościami, a nawet orientacją seksualną. Mogą nagle zmieniać pracę, zainteresowania, przyjaciół, próbując odnaleźć siebie.
- Impulsywność w co najmniej dwóch potencjalnie autodestrukcyjnych sferach (np. wydatki, seks, nadużywanie substancji, objadanie się). Impulsywne zachowania są próbą szybkiego radzenia sobie z intensywnymi emocjami. Może to być kompulsywne wydawanie pieniędzy, ryzykowne zachowania seksualne, nadużywanie alkoholu czy narkotyków, czy też objadanie się, a następnie wymiotowanie.
- Nawracające zachowania, gesty lub groźby samobójcze, samookaleczenia. To jeden z najbardziej niepokojących objawów. Samookaleczenia (np. cięcie się, przypalanie) są często sposobem na radzenie sobie z paraliżującym bólem emocjonalnym lub uczuciem pustki, a groźby samobójcze mogą być wołaniem o pomoc lub desperacką próbą uniknięcia porzucenia.
- Niestabilność afektywna spowodowana wyraźnymi wahaniami nastroju. Nastroje osób z BPD mogą zmieniać się bardzo szybko i intensywnie, często w ciągu kilku godzin. Od euforii po głęboką rozpacz, od złości po lęk. Te wahania są zazwyczaj reakcją na wydarzenia zewnętrzne, zwłaszcza te związane z relacjami.
- Przewlekłe uczucie pustki. Pomimo intensywnych emocji, wiele osób z BPD opisuje wewnętrzne uczucie pustki, nudy, braku sensu. To głębokie, bolesne poczucie braku czegoś istotnego, które często próbują wypełnić impulsywnymi zachowaniami.
- Nieadekwatny, intensywny gniew lub trudności z jego kontrolowaniem. Osoby z borderline często doświadczają bardzo silnego gniewu, który jest nieproporcjonalny do sytuacji i trudny do opanowania. Może to prowadzić do wybuchów złości, kłótni, a nawet agresji fizycznej, po których często następuje poczucie winy i wstydu.
- Przemijające, związane ze stresem myśli paranoiczne lub objawy dysocjacyjne. W sytuacjach silnego stresu, zwłaszcza w relacjach, mogą pojawiać się krótkotrwałe myśli paranoiczne (np. przekonanie, że inni chcą im zaszkodzić) lub objawy dysocjacyjne (uczucie odrealnienia, oddzielenia od własnego ciała lub otoczenia).
Skąd się bierze borderline? Odkrywamy złożone przyczyny
Zaburzenie osobowości borderline nie ma jednej, prostej przyczyny. Jest to wynik złożonej interakcji wielu czynników, które wzajemnie się na siebie wpływają. W moim doświadczeniu, zrozumienie tego wielowymiarowego podłoża jest kluczowe dla akceptacji i skutecznego leczenia. Wśród nich wyróżniamy czynniki biologiczne, które odgrywają istotną rolę. Badania wskazują na pewne predyspozycje genetyczne choć nie dziedziczy się samego zaburzenia, to można odziedziczyć cechy takie jak wysoka impulsywność czy chwiejność emocjonalna. Ponadto, obserwuje się anomalie w funkcjonowaniu mózgu, np. nadreaktywność ciała migdałowatego, które odpowiada za przetwarzanie emocji, zwłaszcza lęku, oraz zmniejszoną objętość hipokampu, co może wpływać na pamięć i regulację stresu.Równie istotne są czynniki środowiskowe, a zwłaszcza traumatyczne doświadczenia z dzieciństwa. To właśnie one często stanowią podłoże dla rozwoju BPD. Mowa tu o przemocy fizycznej, emocjonalnej, seksualnej, chronicznym zaniedbaniu, utracie rodzica w młodym wieku, czy dorastaniu w niestabilnym, chaotycznym lub unieważniającym środowisku, gdzie uczucia dziecka były ignorowane lub bagatelizowane. Takie doświadczenia mogą trwale wpływać na rozwój emocjonalny i zdolność do budowania bezpiecznych relacji.
Wszystkie te elementy składają się na tak zwany model biopsychospołeczny, który najlepiej wyjaśnia przyczyny osobowości borderline. W jego ramach czynniki biologiczne (genetyka, funkcjonowanie mózgu) wchodzą w interakcję z czynnikami psychologicznymi (wrodzona wysoka wrażliwość emocjonalna, impulsywność) oraz środowiskowymi (traumy, niestabilne środowisko rodzinne). To wzajemne oddziaływanie prowadzi do rozwoju charakterystycznych dla BPD trudności w regulacji emocji, funkcjonowaniu w relacjach i kształtowaniu stabilnego obrazu siebie. Zrozumienie tego modelu pomaga mi jako specjaliście, a także osobom dotkniętym BPD i ich bliskim, patrzeć na zaburzenie z większą empatią i nadzieją na poprawę.
Diagnoza to nie wyrok: Skuteczne leczenie BPD w Polsce
Gdy stykam się z osobami, które właśnie otrzymały diagnozę osobowości borderline, zawsze staram się podkreślić jedną rzecz: diagnoza to nie wyrok, lecz pierwszy krok do zrozumienia i skutecznego leczenia. Podstawą terapii BPD jest długoterminowa psychoterapia, która pomaga pacjentom rozwijać umiejętności radzenia sobie z trudnymi emocjami i budowania stabilniejszych relacji. W Polsce dostępnych jest kilka nurtów terapeutycznych, które udowodniły swoją skuteczność w pracy z osobami z BPD:
- Terapia dialektyczno-behawioralna (DBT): Uważana za "złoty standard" w leczeniu BPD. Została stworzona specjalnie dla osób z tym zaburzeniem. DBT uczy konkretnych umiejętności w czterech kluczowych obszarach: regulacji emocji (jak radzić sobie z intensywnymi uczuciami), tolerancji na cierpienie (jak przetrwać kryzys bez pogarszania sytuacji), uważności (jak być obecnym w chwili obecnej) oraz efektywności interpersonalnej (jak budować zdrowe relacje i skutecznie komunikować się).
- Terapia schematów (ST): Ten nurt koncentruje się na identyfikacji i zmianie głęboko zakorzenionych, nieadaptacyjnych wzorców myślenia, czucia i zachowania (tzw. schematów), które powstały w dzieciństwie i są powtarzane w dorosłym życiu. Pomaga zrozumieć, dlaczego pewne reakcje się pojawiają i jak je modyfikować.
- Terapia oparta na mentalizacji (MBT): MBT pomaga osobom z BPD w rozwijaniu zdolności do mentalizacji, czyli rozumienia własnych i cudzych stanów psychicznych myśli, uczuć, intencji. Poprawia to zdolność do empatii i skuteczniejszej komunikacji, redukując konflikty w relacjach.
Choć psychoterapia jest fundamentem, farmakoterapia często pełni rolę wspomagającą i objawową. Leki nie leczą samego zaburzenia osobowości, ale mogą skutecznie redukować niektóre uciążliwe objawy. Stosuje się stabilizatory nastroju (np. w celu zmniejszenia wahań emocjonalnych), leki przeciwdepresyjne (na towarzyszącą depresję i lęk) oraz leki przeciwpsychotyczne (w niskich dawkach, aby zredukować impulsywność, intensywny gniew czy przemijające myśli paranoiczne). W sytuacjach kryzysowych, zwłaszcza gdy istnieje wysokie ryzyko samobójcze lub autoagresywne, konieczna może być hospitalizacja, która zapewnia bezpieczeństwo i intensywne wsparcie.
Chcę wyraźnie podkreślić, że rokowania dla osób z osobowością borderline są dziś znacznie lepsze niż jeszcze kilkanaście lat temu. Dzięki odpowiedniej terapii, wiele osób z BPD osiąga znaczną poprawę, a co najważniejsze przestaje spełniać kryteria diagnostyczne. To obala stary mit o "wyroku na całe życie". Leczenie jest procesem długim i wymagającym, ale efekty są realne i pozwalają na prowadzenie pełnego, satysfakcjonującego życia. Moja praktyka pokazuje, że determinacja i zaangażowanie w terapię przynoszą niezwykłe rezultaty.
Jak żyć z osobą z borderline? Praktyczny poradnik dla bliskich
Życie z osobą z osobowością borderline może być niezwykle wyczerpujące i pełne wyzwań. Jako Aniela Kubiak, wiem, jak ważne jest, aby bliscy zrozumieli, że BPD to zaburzenie, a nie manipulacja czy złośliwość. Pierwszym i najważniejszym krokiem jest edukacja i zrozumienie. Wiedza o naturze zaburzenia, jego objawach i przyczynach pozwala spojrzeć na trudne zachowania z innej perspektywy, z większą empatią, co jest fundamentem do budowania wspierającej, a jednocześnie zdrowej relacji.
Kolejnym kluczowym elementem są jasne i konsekwentne granice. To absolutna podstawa dla zdrowia psychicznego obu stron. Osoby z BPD często mają trudności z ich rozpoznawaniem i respektowaniem, dlatego tak ważne jest, aby bliscy jasno komunikowali swoje potrzeby i oczekiwania. Stawianie granic nie oznacza porzucania bliskiej osoby, ale dbanie o własne dobro i zapobieganie wypaleniu. Może to być np. ustalenie, że nie będziesz rozmawiać, gdy osoba krzyczy, ale wrócisz do rozmowy, gdy emocje opadną.
W komunikacji z osobą z BPD niezwykle pomocna jest technika uprawomacniania uczuć. Polega ona na uznawaniu uczuć drugiej osoby za ważne i zrozumiałe, nawet jeśli jej reakcja wydaje się przesadzona lub nieadekwatna do sytuacji. Na przykład, zamiast mówić "Przesadzasz!", można powiedzieć "Rozumiem, że czujesz się bardzo zraniona, to musi być dla ciebie trudne". Uprawomacnianie nie oznacza akceptowania destrukcyjnych zachowań, ale walidację emocji, co pomaga osobie z BPD poczuć się zrozumianą i zmniejsza intensywność jej cierpienia.
W obliczu gróźb samobójczych lub zachowań autoagresywnych, zawsze należy traktować je poważnie. Nigdy nie ignoruj takich sygnałów. Oto kilka wskazówek, jak reagować:
- Zachowaj spokój i spróbuj ocenić ryzyko.
- Zapytaj wprost, czy osoba myśli o samobójstwie i czy ma plan.
- Nie zostawiaj osoby samej, jeśli istnieje ryzyko.
- Poszukaj natychmiastowej pomocy profesjonalnej zadzwoń na numer alarmowy, skontaktuj się z psychiatrą, psychologiem lub linią wsparcia kryzysowego.
- Usuń z otoczenia wszelkie niebezpieczne przedmioty.
Pamiętajcie, bliscy, że dbanie o własne zdrowie psychiczne jest równie ważne. Wspieranie osoby z BPD jest ogromnym obciążeniem. Szukajcie wsparcia dla siebie w grupach wsparcia, u terapeutów, czy w programach edukacyjnych dla rodzin, takich jak Family Connections. Tylko dbając o siebie, będziecie w stanie skutecznie wspierać innych.
Obalamy najczęstsze mity o osobowości z pogranicza
Wokół osobowości borderline narosło wiele mitów, które często krzywdzą osoby z tym zaburzeniem i utrudniają im funkcjonowanie. Jako Aniela Kubiak, chciałabym obalić te najczęstsze, przedstawiając fakty, które pomogą lepiej zrozumieć BPD:
- Mit: Osoby z BPD są manipulantami i chcą tylko uwagi. Fakt: To poważne zaburzenie psychiczne, które wiąże się z ogromnym cierpieniem. Zachowania, które mogą wydawać się manipulacyjne, są często nieświadomą próbą radzenia sobie z intensywnym bólem emocjonalnym, lękiem przed porzuceniem i trudnościami w regulacji uczuć.
- Mit: Związek z osobą z borderline jest niemożliwy i z góry skazany na porażkę. Fakt: Związki z osobami z BPD są wyzwaniem i wymagają dużo pracy, ale dzięki terapii (zarówno dla osoby z BPD, jak i ewentualnie dla pary), edukacji i wzajemnemu wsparciu, możliwe jest budowanie stabilnych, satysfakcjonujących i pełnych miłości relacji.
- Mit: Diagnoza BPD przekreśla szanse na normalne życie zawodowe i społeczne. Fakt: Wiele osób z BPD, dzięki skutecznej terapii i rozwijaniu umiejętności radzenia sobie, prowadzi pełne i produktywne życie. Osiągają sukcesy zawodowe, budują stabilne przyjaźnie i realizują swoje pasje.
- Mit: Osoby z BPD nie potrafią kochać. Fakt: Osoby z BPD kochają bardzo intensywnie i głęboko. Ich uczucia są jednak często niestabilne i burzliwe z powodu panicznego lęku przed odrzuceniem, trudności w regulacji emocji i niestabilnego obrazu siebie. To nie brak miłości, ale strach i ból stoją za ich trudnymi zachowaniami.
- Mit: Borderline to wyrok na całe życie. Fakt: To jeden z najbardziej szkodliwych mitów. Terapia, zwłaszcza DBT, jest bardzo skuteczna. Wiele badań pokazuje, że znacząca część osób z BPD po leczeniu nie spełnia już kryteriów diagnostycznych, osiągając remisję objawów i znaczącą poprawę jakości życia.
- Mit: To tylko kobiece zaburzenie. Fakt: Chociaż historycznie BPD częściej diagnozowano u kobiet, najnowsze badania wskazują, że dotyka ono mężczyzn i kobiety w podobnych proporcjach. U mężczyzn może być rzadziej diagnozowane lub mylone z innymi zaburzeniami, takimi jak zaburzenia antyspołeczne czy nadużywanie substancji.

