Wiele osób zastanawia się, czy otępienie, powszechnie znane jako demencja, to choroba psychiczna. To pytanie jest niezwykle ważne, ponieważ błędne postrzeganie tej dolegliwości może prowadzić do stygmatyzacji, nieodpowiedniej diagnozy i niewłaściwego leczenia. W tym artykule, jako Aniela Kubiak, pragnę rozwiać wszelkie wątpliwości, precyzyjnie wyjaśniając, czym jest otępienie i jak należy je klasyfikować w kontekście medycyny.
Otępienie to choroba mózgu, a nie pierwotne zaburzenie psychiczne poznaj kluczowe fakty
- Otępienie (demencja) to nabyty zespół objawów wynikający z organicznego uszkodzenia mózgu, a nie z pierwotnego zaburzenia psychicznego.
- Charakteryzuje się zaburzeniami wyższych funkcji korowych, takich jak pamięć, myślenie i orientacja.
- Najczęstszą przyczyną jest choroba Alzheimera, a także otępienie naczyniopochodne czy z ciałami Lewy'ego.
- Mylenie otępienia z chorobą psychiczną wynika z występowania objawów psychicznych i behawioralnych (BPSD), takich jak depresja, urojenia czy agresja.
- W międzynarodowych klasyfikacjach (ICD-10, DSM-5) otępienie jest definiowane jako zaburzenie o podłożu neurologicznym.
- Diagnozą i leczeniem zajmuje się zespół specjalistów, w tym neurolog (przyczyna organiczna) i psychiatra (objawy psychiczne).
Dlaczego tak często mylimy otępienie z chorobą psychiczną?
Główną przyczyną, dla której otępienie bywa mylone z chorobą psychiczną, jest szerokie spektrum objawów psychicznych i behawioralnych, znanych jako BPSD (Behavioural and Psychological Symptoms of Dementia), które mu towarzyszą. Te objawy, choć wynikają z organicznego uszkodzenia mózgu, często do złudzenia przypominają symptomy typowych chorób psychicznych. Dla otoczenia i opiekunów są one nierzadko bardziej dokuczliwe i zauważalne niż same zaburzenia pamięci czy myślenia, co utrwala błędne przekonanie o psychicznej naturze demencji. W mojej praktyce często spotykam się z rodzinami, które są zdezorientowane nagłymi zmianami w zachowaniu bliskich.
- Zmiany nastroju: apatia, depresja, drażliwość, nagłe wahania nastroju.
- Objawy psychotyczne: omamy (halucynacje słuchowe, wzrokowe) i urojenia, np. przekonanie o okradaniu, niewierności partnera.
- Zmiany zachowania: agresja werbalna lub fizyczna, pobudzenie psychoruchowe, wędrowanie bez celu, odhamowanie społeczne, zachowania nieadekwatne do sytuacji.
- Zmiany osobowości: nasilenie wcześniejszych negatywnych cech lub pojawienie się zupełnie nowych, takich jak egocentryzm czy podejrzliwość.
Zrozumieć definicje: Czym jest zespół otępienny, a czym choroba psychiczna?
Aby rozwiać wszelkie wątpliwości, musimy precyzyjnie zdefiniować oba pojęcia. Zespół otępienny (demencja) to nabyty zespół objawów, który jest bezpośrednim skutkiem organicznej choroby mózgu, zwykle o charakterze przewlekłym i postępującym. Charakteryzuje się on zaburzeniami wyższych funkcji korowych, takich jak pamięć, myślenie abstrakcyjne, orientacja, rozumienie, liczenie, zdolność uczenia się, ocena sytuacji oraz planowanie. Te deficyty są na tyle poważne, że znacząco utrudniają codzienne funkcjonowanie i samodzielność pacjenta.Z kolei choroba psychiczna, w ogólnym rozumieniu, to zaburzenie o podłożu głównie funkcjonalnym, które wpływa na myśli, emocje, postrzeganie rzeczywistości i zachowanie, ale niekoniecznie wynika z makroskopowo widocznych, organicznych uszkodzeń mózgu. Oczywiście, choroby psychiczne mają swoje podłoże biologiczne i wpływają na funkcjonowanie mózgu na poziomie neurochemicznym, jednak nie są pierwotnie spowodowane jego fizycznym uszkodzeniem czy degeneracją tkanek, jak ma to miejsce w przypadku otępienia.
Sedno problemu: Organiczne uszkodzenie mózgu jako źródło demencji
Kluczowe dla zrozumienia natury otępienia jest uświadomienie sobie, że jego podłożem jest zawsze organiczne uszkodzenie mózgu. Oznacza to, że dochodzi do fizycznych, strukturalnych zmian w tkance mózgowej, które prowadzą do zaburzeń jego funkcjonowania. To właśnie te zmiany są bezpośrednią przyczyną obserwowanych objawów poznawczych i behawioralnych. W mojej pracy zawsze podkreślam, że otępienie to nie "słaba głowa", lecz realna choroba organu.
Najczęstsze przyczyny otępienia to:
- Choroba Alzheimera: odpowiada za około 60-70% wszystkich przypadków otępienia. Charakteryzuje się odkładaniem się w mózgu patologicznych białek (beta-amyloidu i białka tau), co prowadzi do zaniku neuronów.
- Otępienie naczyniopochodne: wynika z uszkodzeń naczyń krwionośnych mózgu, prowadzących do niedokrwienia lub zawałów.
- Otępienie z ciałami Lewy'ego: charakteryzuje się obecnością specyficznych wtrętów białkowych (ciał Lewy'ego) w komórkach nerwowych.
- Otępienie czołowo-skroniowe: dotyka głównie płatów czołowych i skroniowych, prowadząc do wczesnych zmian osobowości i zachowania.
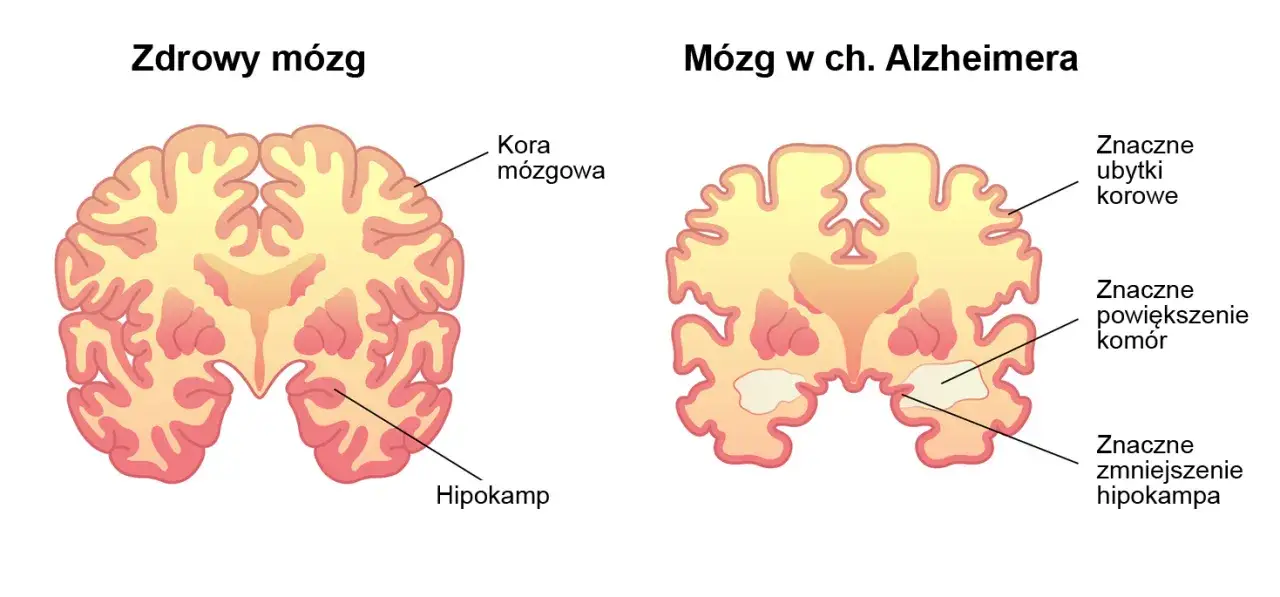
Choroba neurodegeneracyjna a zaburzenie psychiczne: gdzie leży granica?
Choroba Alzheimera, otępienie naczyniopochodne: fizyczne przyczyny objawów
Wspomniane choroby, takie jak choroba Alzheimera czy otępienie naczyniopochodne, są klasycznymi przykładami fizycznych schorzeń mózgu. W chorobie Alzheimera obserwujemy postępujący zanik neuronów i synaps, a także gromadzenie się patologicznych białek. W otępieniu naczyniopochodnym mamy do czynienia z uszkodzeniami naczyń krwionośnych, które prowadzą do niedotlenienia i obumierania komórek mózgowych. Objawy otępienia wynikają zatem bezpośrednio z tych zmian strukturalnych lub funkcjonalnych w mózgu, co jest kluczową różnicą w stosunku do pierwotnych zaburzeń psychicznych. To jak uszkodzenie silnika w samochodzie problem jest namacalny i widoczny.
Schizofrenia, depresja: funkcjonalne podłoże chorób psychicznych
W kontraście do otępienia, choroby takie jak schizofrenia czy ciężka depresja są zaburzeniami o podłożu głównie funkcjonalnym. Oznacza to, że choć wpływają one na funkcjonowanie mózgu na poziomie neurochemicznym i sieci neuronalnych, nie są pierwotnie wynikiem makroskopowych, organicznych uszkodzeń tkanki mózgowej, takich jak zaniki czy zmiany naczyniowe. W tych przypadkach mówimy o zaburzeniach w przetwarzaniu informacji, regulacji nastroju czy percepcji, które nie mają widocznego odpowiednika w postaci zniszczenia struktury mózgu. To nie znaczy, że są mniej realne czy poważne, ale ich natura jest odmienna.
Jak medycyna klasyfikuje otępienie? Spojrzenie na ICD i DSM
Międzynarodowe systemy klasyfikacji chorób jednoznacznie potwierdzają organiczne podłoże otępienia. W klasyfikacji ICD-10 (Międzynarodowa Statystyczna Klasyfikacja Chorób i Problemów Zdrowotnych) otępienie jest umieszczone w grupie "Organiczne zaburzenia psychiczne, włącznie z zespołami objawowymi" (kody F00-F09). Na przykład, "Otępienie w chorobie Alzheimera" ma kod F00. To umiejscowienie, choć w sekcji dotyczącej zaburzeń psychicznych, wyraźnie wskazuje na organiczną, a nie psychogenną przyczynę tych zaburzeń. Jest to kategoria, która obejmuje stany, gdzie objawy psychiczne są wtórne do fizycznego uszkodzenia mózgu.
Jeszcze bardziej precyzyjna jest nowsza klasyfikacja DSM-5 (Diagnostic and Statistical Manual of Mental Disorders). W niej termin "otępienie" został zastąpiony pojęciem "duże zaburzenie neurokognitywne" (Major Neurocognitive Disorder). Ta zmiana w nazewnictwie ma na celu jeszcze mocniejsze podkreślenie neurologicznego, a nie psychogennego podłoża tych zaburzeń. W DSM-5 kładzie się nacisk na to, że deficyty poznawcze są wynikiem uszkodzenia lub choroby mózgu, co odróżnia je od pierwotnych zaburzeń psychicznych. To ważny krok w kierunku zmniejszenia stygmatyzacji i lepszego zrozumienia natury otępienia.
Objawy, które wprowadzają w błąd: psychiczna maska otępienia
Apatia, depresja i lęk: Kiedy nastrój staje się objawem choroby mózgu
Jednym z najbardziej mylących aspektów otępienia są objawy wpływające na nastrój. Apatia, czyli utrata zainteresowania i motywacji, depresja, drażliwość czy nagłe wahania nastroju są bardzo częstymi elementami BPSD. Mogą one do złudzenia przypominać pierwotne zaburzenia nastroju, takie jak depresja kliniczna czy zaburzenia lękowe. Jednak w przypadku otępienia, te zmiany emocjonalne są bezpośrednią konsekwencją uszkodzenia mózgu wpływają na obszary odpowiedzialne za regulację emocji i motywacji. Pacjent nie "udaje", jego mózg po prostu nie funkcjonuje prawidłowo w tym zakresie.
Urojenia i omamy: Gdy świat chorego wymyka się logice
Objawy psychotyczne, takie jak omamy (np. widzenie nieistniejących osób, słyszenie głosów) i urojenia (np. przekonanie o okradaniu, spiskach, niewierności partnera), są niestety częstymi symptomami otępienia, zwłaszcza w jego bardziej zaawansowanych stadiach. Mogą one prowadzić do błędnej diagnozy schizofrenii lub innych chorób psychotycznych. Dla rodziny i opiekunów są one niezwykle trudne do zrozumienia i zaakceptowania, ponieważ świat chorego wydaje się całkowicie oderwany od rzeczywistości. Ważne jest, aby pamiętać, że te objawy są produktem chorego mózgu, a nie "szaleństwa" w potocznym rozumieniu.
Agresja i zmiany w zachowaniu: Najtrudniejsze wyzwania dla opiekunów
Inne zmiany behawioralne, takie jak agresja (werbalna lub fizyczna), pobudzenie psychoruchowe, wędrowanie bez celu, odhamowanie (brak kontroli nad impulsami, nieadekwatne zachowania społeczne) oraz głębokie zmiany osobowości, stanowią jedne z największych wyzwań dla opiekunów. To właśnie te objawy często skłaniają rodziny do szukania pomocy u psychiatry, co dodatkowo przyczynia się do postrzegania otępienia jako choroby psychicznej. Pacjent może stać się nieufny, podejrzliwy, a nawet wrogi wobec bliskich. Zrozumienie, że te zachowania są wynikiem choroby mózgu, a nie złej woli, jest kluczowe dla zachowania empatii i skutecznego radzenia sobie z trudnościami.Diagnoza to klucz: jak lekarze odróżniają otępienie od innych zaburzeń?
Rola neurologa i psychiatry w procesie diagnostycznym
Diagnozowanie otępienia to złożony proces, który wymaga współpracy wielu specjalistów. Podstawową rolę odgrywają neurolog i geriatra, którzy koncentrują się na zdiagnozowaniu organicznej przyczyny zaburzeń. Przeprowadzają szczegółowy wywiad, badanie neurologiczne i zlecają odpowiednie testy. Psychiatra jest nieoceniony w różnicowaniu objawów psychicznych (np. depresji, psychoz) i ich leczeniu, a także w wykluczaniu pierwotnych chorób psychicznych. Niezwykle ważną rolę pełni również neuropsycholog, który za pomocą specjalistycznych testów ocenia stopień zaawansowania zaburzeń poznawczych i pomaga w różnicowaniu otępienia od innych stanów. To praca zespołowa, gdzie każdy specjalista wnosi swoją unikalną perspektywę i wiedzę.
Badania neuroobrazowe (rezonans, tomografia) co pokazują?
Badania neuroobrazowe, takie jak rezonans magnetyczny (MRI) i tomografia komputerowa (CT) mózgu, są absolutnie kluczowe w procesie diagnostycznym otępienia. Pozwalają one na wizualizację struktury mózgu i potwierdzenie obecności organicznych zmian, które są podstawą diagnozy. Na obrazach możemy zobaczyć na przykład atrofię (zanik) kory mózgowej, poszerzenie komór mózgu, zmiany naczyniowe (np. po przebytych udarach) czy inne patologie, takie jak guzy. Te obiektywne dowody pomagają odróżnić otępienie od zaburzeń psychicznych, gdzie takie makroskopowe zmiany strukturalne zazwyczaj nie występują.
Pseudodemencja: Kiedy ciężka depresja udaje otępienie
Jednym z najtrudniejszych wyzwań diagnostycznych jest odróżnienie otępienia od tzw. pseudodemencji, czyli otępienia rzekomego. Jest to stan, który najczęściej jest wynikiem ciężkiej depresji u osób starszych i może do złudzenia przypominać otępienie. Istnieją jednak kluczowe różnice: pacjent z depresją często skarży się na problemy z pamięcią, mówiąc "nie wiem", "nie pamiętam", podczas gdy osoba z otępieniem zazwyczaj stara się ukrywać swoje deficyty, udzielając przybliżonych lub zmyślonych odpowiedzi. Co najważniejsze, pseudodemencja jest stanem odwracalnym po wdrożeniu skutecznego leczenia antydepresyjnego objawy poznawcze ustępują. Dlatego tak ważna jest precyzyjna diagnoza i wnikliwa obserwacja pacjenta.
Leczenie objawów psychicznych w przebiegu otępienia: do kogo zwrócić się o pomoc?
Jak neurolog leczy przyczynę, a psychiatra łagodzi objawy?
W leczeniu otępienia role neurologa i psychiatry są komplementarne i niezwykle ważne. Neurolog koncentruje się na leczeniu (jeśli to możliwe) podstawowej choroby mózgu, która jest przyczyną otępienia. W niektórych przypadkach, np. w otępieniu naczyniopochodnym, można spowolnić postęp choroby poprzez kontrolę czynników ryzyka sercowo-naczyniowych. Psychiatra natomiast odgrywa kluczową rolę w łagodzeniu objawów psychicznych i behawioralnych (BPSD), takich jak agresja, psychozy, depresja czy lęk, za pomocą odpowiednio dobranej farmakoterapii. Jego celem jest poprawa komfortu życia pacjenta i zmniejszenie obciążenia dla opiekunów. Współpraca tych specjalistów jest fundamentem kompleksowej opieki.
Przeczytaj również: Ból psychiczny: Jak go zrozumieć i odnaleźć wewnętrzny spokój?
Dlaczego precyzyjne nazewnictwo ma fundamentalne znaczenie?
Podkreślam to zawsze: prawidłowe nazewnictwo i zrozumienie natury otępienia mają fundamentalne znaczenie. Precyzyjna klasyfikacja pomaga w postawieniu właściwej diagnozy, co jest pierwszym krokiem do wdrożenia odpowiedniego leczenia i strategii opieki. Co więcej, zrozumienie, że otępienie jest chorobą mózgu, a nie "szaleństwem" czy "starczym zdziwaczeniem", pomaga zmniejszyć stygmatyzację, z którą niestety często borykają się pacjenci i ich rodziny. Zmniejszenie stygmatyzacji poprawia jakość życia chorych, zachęca do wcześniejszego szukania pomocy i buduje bardziej empatyczne społeczeństwo. To nie jest "choroba psychiczna" w potocznym rozumieniu, a choroba neurologiczna z objawami psychicznymi i ta różnica jest kluczowa.

