Nagle skrócony cykl menstruacyjny po 40. roku życia może budzić niepokój i wiele pytań. Z własnego doświadczenia wiem, jak stresujące mogą być takie zmiany. Ten artykuł pomoże Ci zrozumieć potencjalne przyczyny częstych miesiączek, wskaże objawy, na które należy zwrócić szczególną uwagę, oraz wyjaśni, dlaczego konsultacja z ginekologiem jest kluczowa dla Twojego zdrowia.
Częste miesiączki po 40. co oznaczają i kiedy szukać pomocy?
- Skrócone cykle po 40. roku życia często są objawem perimenopauzy, czyli naturalnego okresu zmian hormonalnych przed menopauzą.
- Inne częste przyczyny to łagodne zmiany, takie jak mięśniaki macicy, polipy, przerost endometrium czy zaburzenia pracy tarczycy.
- Objawy alarmowe, takie jak bardzo obfite krwawienia, duże skrzepy, silny ból czy osłabienie, wymagają pilnej konsultacji lekarskiej.
- Diagnostyka obejmuje wywiad, badanie ginekologiczne, USG transwaginalne oraz badania krwi (hormony, tarczyca, morfologia).
- Leczenie zależy od przyczyny i może obejmować terapię hormonalną, zabiegi chirurgiczne lub zmiany w stylu życia.
- Niezależnie od charakteru zmian, każda kobieta po 40. doświadczająca częstych miesiączek powinna skonsultować się z ginekologiem.
Zrozum sygnały ciała: dlaczego cykl menstruacyjny przyspiesza po 40.
Co to znaczy "normalny" cykl w Twoim wieku, a kiedy powinien zapalić czerwoną lampkę?
W okresie perimenopauzy, który często rozpoczyna się po 40. roku życia, wahania cyklu menstruacyjnego są zjawiskiem naturalnym i powszechnym. Średni wiek menopauzy w Polsce to około 51 lat, co oznacza, że przez kilka lat przed nią organizm przechodzi przez intensywne zmiany hormonalne. W tym czasie cykle mogą stawać się krótsze, dłuższe, mniej lub bardziej obfite. To jest swego rodzaju "burza" hormonalna, która przygotowuje ciało na menopauzę.Jednak, choć pewne wahania są normą, istnieją zmiany, które powinny wzbudzić Twój niepokój i skłonić do wizyty u lekarza. Jeśli miesiączki stają się bardzo częste (np. co 2 tygodnie), niezwykle obfite, towarzyszy im silny ból, pojawiają się duże skrzepy krwi lub krwawienia występują po stosunku to są sygnały, których nie wolno ignorować. Moim zdaniem, każda znacząca zmiana w dotychczasowym rytmie cyklu po 40. roku życia zasługuje na profesjonalną ocenę.
Miesiączka co 2 tygodnie a perimenopauza czy to typowy objaw?
Tak, skracanie się cyklu miesiączkowego jest jednym z klasycznych i bardzo typowych objawów wczesnej fazy perimenopauzy. Wynika to z wahań hormonalnych, zwłaszcza poziomu estrogenu i progesteronu. W tym okresie jajniki zaczynają funkcjonować mniej regularnie, co często prowadzi do cykli bezowulacyjnych. Kiedy owulacja nie następuje lub jest zaburzona, równowaga hormonalna zostaje zachwiana, co może skutkować wcześniejszym złuszczaniem się błony śluzowej macicy i tym samym skróceniem odstępów między krwawieniami. To naturalna reakcja organizmu na zmieniającą się gospodarkę hormonalną.
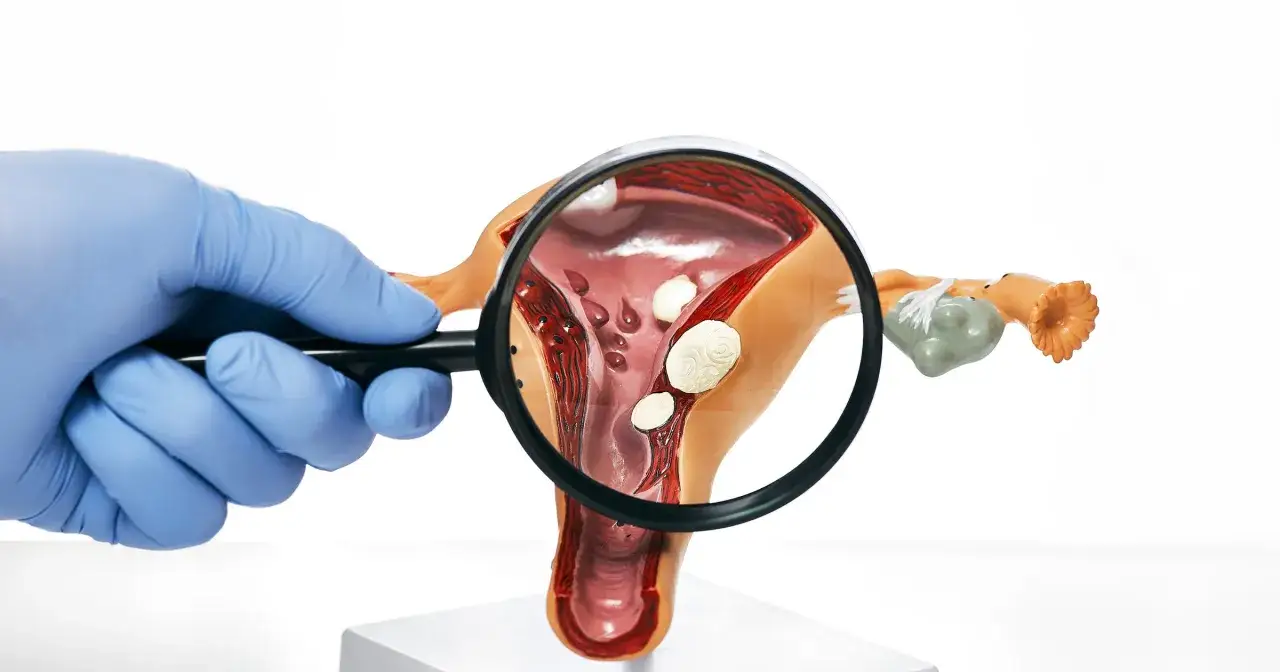
Częste miesiączki po czterdziestce: od hormonów po styl życia
Perimenopauza: hormonalna burza, która skraca Twój cykl
Perimenopauza to najczęstsza przyczyna skróconych cykli po 40. roku życia. Jest to okres przejściowy, który może trwać nawet kilka lat przed ostatnią miesiączką, czyli menopauzą. Charakteryzuje się on intensywnymi wahaniami poziomu hormonów głównie estrogenu i progesteronu. Na początku perimenopauzy często obserwuje się wzrost poziomu estrogenów, a następnie ich niestabilność, podczas gdy poziom progesteronu, produkowanego po owulacji, może spadać. Te zaburzenia hormonalne prowadzą do nieregularnych owulacji lub ich całkowitego braku (cykle bezowulacyjne), co w konsekwencji skraca cykl menstruacyjny. Średni wiek menopauzy w Polsce to około 51 lat, więc objawy perimenopauzalne po 40. roku życia są zjawiskiem bardzo powszechnym i naturalnym.
Mięśniaki i polipy macicy: cisi winowajcy nietypowych krwawień
Mięśniaki macicy, zwane również fibroidami, oraz polipy endometrialne lub szyjkowe to łagodne rozrosty, które bardzo często rozwijają się u kobiet po 30. i 40. roku życia. Mięśniaki to niezłośliwe guzy, które mogą rosnąć w różnych miejscach macicy, a ich obecność, zwłaszcza tych podśluzówkowych, może prowadzić do obfitych i częstych krwawień menstruacyjnych, a także plamień międzymiesiączkowych. Polipy to natomiast niewielkie uwypuklenia błony śluzowej macicy lub szyjki macicy, które są bardzo delikatne i łatwo krwawią, co może być odbierane jako częste, nieregularne miesiączki lub plamienia. Oba te stany wymagają diagnostyki, choć zazwyczaj są łagodne.Gdy tarczyca szwankuje: jak problemy z tym gruczołem wpływają na okres?
Tarczyca, choć niewielka, odgrywa kluczową rolę w regulacji wielu procesów metabolicznych w organizmie, w tym także cyklu menstruacyjnego. Zarówno niedoczynność (zbyt niska produkcja hormonów tarczycy), jak i nadczynność (zbyt wysoka produkcja) mogą znacząco wpływać na regularność okresu. Problemy z tarczycą są niestety dość częste u kobiet w średnim wieku i mogą objawiać się nie tylko zmianami w cyklu, ale również zmęczeniem, wahaniami wagi czy problemami z nastrojem. Dlatego zawsze w diagnostyce zaburzeń miesiączkowania po 40. roku życia zwracam uwagę na konieczność oceny funkcji tarczycy.
Przerost endometrium: co musisz wiedzieć o tym zjawisku?
Przerost endometrium, czyli hiperplazja endometrium, to nadmierny rozrost błony śluzowej macicy, który jest zazwyczaj spowodowany zaburzeniami hormonalnymi. Najczęściej dochodzi do niego, gdy w organizmie występuje nadmiar estrogenów przy jednoczesnym niedoborze progesteronu. Estrogeny stymulują wzrost endometrium, natomiast progesteron odpowiada za jego dojrzewanie i złuszczanie. Brak równowagi prowadzi do tego, że błona śluzowa staje się zbyt gruba, co skutkuje nieregularnymi, często bardzo obfitymi krwawieniami. Jest to stan, który wymaga szczegółowej diagnostyki, ponieważ niektóre formy przerostu endometrium (zwłaszcza te z atypią) mogą zwiększać ryzyko rozwoju raka endometrium. Wczesne wykrycie jest tu kluczowe.
Stres, dieta, sport: jak codzienne nawyki mogą rozregulować Twój zegar biologiczny?
Nie możemy zapominać o tym, że nasz styl życia ma ogromny wpływ na funkcjonowanie całego organizmu, w tym na delikatną równowagę hormonalną. Przewlekły stres, który towarzyszy wielu kobietom po 40. roku życia, może zaburzać oś podwzgórze-przysadka-jajnik, co bezpośrednio wpływa na regularność cyklu. Drastyczne zmiany wagi, zarówno szybkie chudnięcie, jak i tycie, a także nadmierny i wyczerpujący wysiłek fizyczny, również mogą prowadzić do rozregulowania miesiączek. Organizm w ten sposób sygnalizuje, że coś jest nie tak i potrzebuje wsparcia. Dbanie o siebie na co dzień to podstawa.
Sygnał alarmowy: objawy, których nie możesz ignorować
Jak odróżnić krwawienie perimenopauzalne od niepokojącego plamienia?
Wiem, że w okresie perimenopauzy trudno jest odróżnić "normalne" zmiany od tych, które mogą świadczyć o poważniejszym problemie. Dlatego zawsze podkreślam, że każde nietypowe krwawienie po 40. roku życia wymaga konsultacji ginekologicznej. Nie należy bagatelizować zmian, licząc na to, że "samo przejdzie" lub "to pewnie przez wiek". Choć wiele z nich rzeczywiście jest związanych z perimenopauzą, tylko lekarz jest w stanie wykluczyć inne, czasem poważne przyczyny. Kluczowe jest rozróżnienie, czy to po prostu nieregularność wynikająca z wahań hormonalnych, czy też objaw mięśniaków, polipów, przerostu endometrium, a w rzadkich przypadkach, nawet nowotworu. Pamiętaj, że wczesna diagnostyka ratuje zdrowie, a czasem życie.
Bardzo obfite krwawienia i duże skrzepy dlaczego to wymaga pilnej konsultacji?
Pewne objawy powinny zapalić czerwoną lampkę i skłonić Cię do pilnej wizyty u lekarza. Są to sygnały, które mogą świadczyć o poważniejszych problemach i wymagają natychmiastowej uwagi:
- Bardzo obfite krwawienia: Jeśli musisz zmieniać podpaskę lub tampon co godzinę, a krwawienie jest tak intensywne, że utrudnia codzienne funkcjonowanie, to jest to objaw alarmowy.
- Obecność dużych skrzepów: Skrzepy krwi o wielkości większej niż moneta jednokorunowa (np. 1 zł) mogą świadczyć o nadmiernej utracie krwi i wymagają oceny.
- Krwawienia po stosunku: Każde krwawienie, które pojawia się po współżyciu, jest niepokojącym objawem i zawsze powinno być skonsultowane z ginekologiem.
- Ból w podbrzuszu: Silny, uporczywy ból, który nie ustępuje po lekach przeciwbólowych, zwłaszcza jeśli towarzyszy mu krwawienie, wymaga pilnej diagnostyki.
Ból, osłabienie, zawroty głowy: objawy towarzyszące, które świadczą o problemie
Częste i obfite krwawienia, nawet jeśli nie są spowodowane poważną chorobą, mogą prowadzić do innych problemów zdrowotnych. Jednym z nich jest anemia, czyli niedokrwistość, wynikająca z nadmiernej utraty żelaza wraz z krwią. Objawy takie jak przewlekłe osłabienie, ciągłe zmęczenie, zawroty głowy, bladość skóry i błon śluzowych, a także duszności przy niewielkim wysiłku, mogą świadczyć o rozwijającej się anemii. To są dodatkowe sygnały, których nie należy ignorować. Anemia nie tylko obniża jakość życia, ale może mieć również poważne konsekwencje dla serca i innych narządów.
Wizyta u ginekologa: diagnostyka częstych krwawień krok po kroku
O co zapyta Cię lekarz? Przygotuj się do wizyty
Wizyta u ginekologa rozpocznie się od szczegółowego wywiadu lekarskiego. Lekarz będzie zadawał pytania dotyczące charakteru Twoich krwawień: ich częstotliwości, obfitości, długości, obecności skrzepów, a także ewentualnych bólów towarzyszących. Zapyta o datę ostatniej miesiączki, regularność poprzednich cykli, stosowane leki, historię chorób, a także o inne objawy, które Cię niepokoją. Aby jak najlepiej przygotować się do wizyty i dostarczyć precyzyjnych informacji, polecam prowadzenie dzienniczka miesiączek, w którym będziesz notować daty, intensywność krwawień i wszelkie nietypowe symptomy. Im więcej szczegółów przekażesz, tym łatwiej będzie postawić właściwą diagnozę.
USG transwaginalne: kluczowe badanie, które pokaże, co dzieje się wewnątrz
Po wywiadzie i badaniu ginekologicznym, kluczowym elementem diagnostyki jest zazwyczaj USG transwaginalne (przezpochwowe). To badanie pozwala na bardzo dokładną ocenę narządów rodnych: macicy, jajników i błony śluzowej macicy (endometrium). Dzięki niemu lekarz może ocenić grubość endometrium, co jest niezwykle ważne w przypadku nieregularnych krwawień, a także wykryć obecność mięśniaków macicy, polipów endometrialnych lub szyjkowych, torbieli na jajnikach czy innych nieprawidłowości. Jest to badanie szybkie, bezbolesne i dostarczające mnóstwa cennych informacji.
Badania krwi, które pomogą znaleźć źródło problemu (FSH, TSH, morfologia)
Aby kompleksowo ocenić Twój stan zdrowia i znaleźć przyczynę częstych krwawień, lekarz prawdopodobnie zleci również szereg badań krwi. Są to standardowe testy, które pozwalają na ocenę funkcji hormonalnych i ogólnego stanu organizmu:
- Poziom hormonów (FSH, LH, estradiol, progesteron): Te badania pomagają ocenić funkcjonowanie jajników i potwierdzić, czy jesteś w okresie perimenopauzy, a także wykryć ewentualne zaburzenia hormonalne.
- Hormony tarczycy (TSH, ft3, ft4): Jak już wspomniałam, tarczyca ma ogromny wpływ na cykl, dlatego ocena jej pracy jest niezbędna do wykluczenia niedoczynności lub nadczynności.
- Morfologia: To podstawowe badanie krwi pozwala ocenić ogólny stan zdrowia, a przede wszystkim wykluczyć anemię, która może być konsekwencją obfitych i częstych krwawień.
Histeroskopia i biopsja endometrium: kiedy są konieczne?
W niektórych sytuacjach, gdy wyniki USG są niejednoznaczne lub istnieje podejrzenie poważniejszych zmian, lekarz może zlecić bardziej zaawansowane badania, takie jak histeroskopia i biopsja endometrium. Histeroskopia to zabieg polegający na wprowadzeniu cienkiego endoskopu przez pochwę i szyjkę macicy do jamy macicy, co pozwala na bezpośrednie obejrzenie jej wnętrza. Podczas histeroskopii możliwe jest również pobranie wycinka błony śluzowej macicy (biopsja endometrium) do badania histopatologicznego. Badanie to jest szczególnie ważne w przypadku podejrzenia przerostu endometrium, polipów, mięśniaków podśluzówkowych lub innych nieprawidłowości, które mogą wymagać precyzyjnej diagnozy i wykluczenia zmian nowotworowych.
Odzyskaj kontrolę nad cyklem: skuteczne metody leczenia i łagodzenia objawów
Leczenie hormonalne: czy tabletki lub wkładka to rozwiązanie dla Ciebie?
Jeśli przyczyną częstych krwawień są zaburzenia hormonalne, lekarz może zaproponować leczenie hormonalne. Dostępne są różne opcje, które dobiera się indywidualnie do potrzeb i stanu zdrowia pacjentki. Mogą to być tabletki antykoncepcyjne, które pomagają uregulować cykl i zmniejszyć obfitość krwawień, lub hormonalna terapia menopauzalna (HTM), jeśli jesteś już w zaawansowanej perimenopauzie. Inną skuteczną metodą jest wkładka domaciczna uwalniająca hormony (np. Mirena), która działa miejscowo, ograniczając rozrost endometrium i znacząco zmniejszając obfitość krwawień, a często prowadząc nawet do ich całkowitego zaniku. To bardzo komfortowe rozwiązanie dla wielu kobiet.
Nowoczesne zabiegi: kiedy i jak usuwa się polipy i mięśniaki?
W przypadku, gdy przyczyną krwawień są zmiany strukturalne, takie jak polipy czy mięśniaki, często konieczne jest leczenie operacyjne. Polipy endometrialne są zazwyczaj usuwane podczas zabiegu histeroskopii, który jest małoinwazyjny i pozwala na precyzyjne usunięcie zmiany. Mięśniaki macicy, w zależności od ich wielkości, lokalizacji i liczby, mogą być usuwane metodą miomektomii (zachowującej macicę) również często laparoskopowo lub histeroskopowo. W skrajnych przypadkach, przy bardzo dużych, licznych lub objawowych mięśniakach, które nie reagują na inne metody leczenia, a także w przypadku poważnych schorzeń, takich jak zaawansowany przerost endometrium z atypią, może być konieczne usunięcie macicy (histerektomia). Decyzja o takim zabiegu jest zawsze podejmowana po dokładnym rozważeniu wszystkich opcji i w porozumieniu z pacjentką.
Domowe sposoby i zmiana stylu życia: co realnie możesz zrobić, by sobie pomóc?
Niezależnie od medycznego leczenia, wiele możesz zrobić sama, aby wspierać swój organizm i łagodzić objawy. Pamiętaj, że holistyczne podejście do zdrowia jest niezwykle ważne, zwłaszcza w okresie zmian hormonalnych:
- Zarządzanie stresem: Znajdź skuteczne metody relaksacji, takie jak joga, medytacja, spacery na łonie natury czy hobby, które sprawia Ci przyjemność. Stres ma ogromny wpływ na hormony.
- Zbilansowana dieta: Postaw na dietę bogatą w warzywa, owoce, pełnoziarniste produkty, zdrowe tłuszcze i białko. Unikaj przetworzonej żywności, nadmiaru cukru i kofeiny.
- Umiarkowana aktywność fizyczna: Regularne, ale nie wyczerpujące ćwiczenia fizyczne (np. szybki spacer, pływanie, taniec) mogą poprawić samopoczucie, wspomóc równowagę hormonalną i zredukować stres.
- Leczenie chorób podstawowych: Jeśli zdiagnozowano u Ciebie np. problemy z tarczycą, sumiennie przestrzegaj zaleceń lekarza i regularnie przyjmuj leki.
Zdrowie po 40.: świadomie przejdź przez okres zmian i zadbaj o siebie
Profilaktyka ginekologiczna: dlaczego regularne wizyty są teraz ważniejsze niż kiedykolwiek?
Po 40. roku życia regularne wizyty u ginekologa stają się absolutnie kluczowe. To nie tylko kwestia leczenia ewentualnych problemów, ale przede wszystkim profilaktyki i wczesnego wykrywania. W tym okresie życia wzrasta ryzyko wystąpienia niektórych schorzeń, takich jak mięśniaki, polipy, przerost endometrium, a także nowotwory narządów rodnych. Regularne badania cytologiczne, USG piersi i USG transwaginalne pozwalają na szybkie zdiagnozowanie wszelkich nieprawidłowości, często zanim jeszcze pojawią się jakiekolwiek objawy. Wczesne wykrycie daje znacznie większe szanse na skuteczne leczenie i pełne wyleczenie. Pamiętaj, że inwestycja w profilaktykę to inwestycja w Twoje długie i zdrowe życie.
Przeczytaj również: Owulacja: Oblicz, rozpoznaj objawy i zaplanuj ciążę świadomie!
Dieta i suplementacja wspierająca równowagę hormonalną w okresie perimenopauzy
W okresie perimenopauzy, kiedy organizm przechodzi przez intensywne zmiany hormonalne, odpowiednia dieta i ewentualna, dobrze dobrana suplementacja mogą znacząco wspierać Twoje samopoczucie i równowagę hormonalną. Stawiaj na produkty bogate w fitoestrogeny (np. soję, siemię lniane), które mogą łagodzić objawy menopauzalne. Ważne są także kwasy omega-3, witaminy z grupy B, witamina D i magnez. Zawsze jednak podkreślam, że wszelkie decyzje dotyczące suplementacji powinny być podejmowane w porozumieniu z lekarzem lub dietetykiem, aby uniknąć niepożądanych interakcji i dobrać produkty odpowiednie dla Twoich indywidualnych potrzeb. Pamiętaj, że zdrowa dieta to podstawa, a suplementy są jedynie jej uzupełnieniem.

