W dzisiejszych czasach, kiedy tempo życia jest coraz szybsze, a wymagania rosną, coraz częściej słyszymy o depresji. Niestety, wokół tej choroby narosło wiele mitów i nieporozumień, które sprawiają, że wiele osób wciąż zadaje sobie pytanie: czy depresja to naprawdę choroba psychiczna? Ten artykuł ma na celu rozwiać wszelkie wątpliwości, przedstawiając depresję jako poważne schorzenie, które wymaga profesjonalnej diagnozy i leczenia, a nie jedynie "gorszego nastroju" czy "chwilowej słabości".
Depresja to choroba psychiczna, która wymaga profesjonalnej diagnozy i leczenia
- Depresja jest oficjalnie klasyfikowana jako zaburzenie nastroju w międzynarodowych systemach diagnostycznych, takich jak ICD-11 i DSM-5.
- W odróżnieniu od zwykłego smutku, depresja charakteryzuje się uporczywym stanem, który znacząco utrudnia codzienne funkcjonowanie i nie ustępuje pod wpływem pozytywnych bodźców.
- W Polsce na depresję cierpi od 1.2 do 4 milionów osób, a WHO przewiduje, że do 2030 roku może stać się najczęściej diagnozowaną chorobą na świecie.
- Jej przyczyny są złożone i obejmują czynniki biologiczne (genetyka, chemia mózgu), psychologiczne (stres, traumy) oraz społeczne (brak wsparcia).
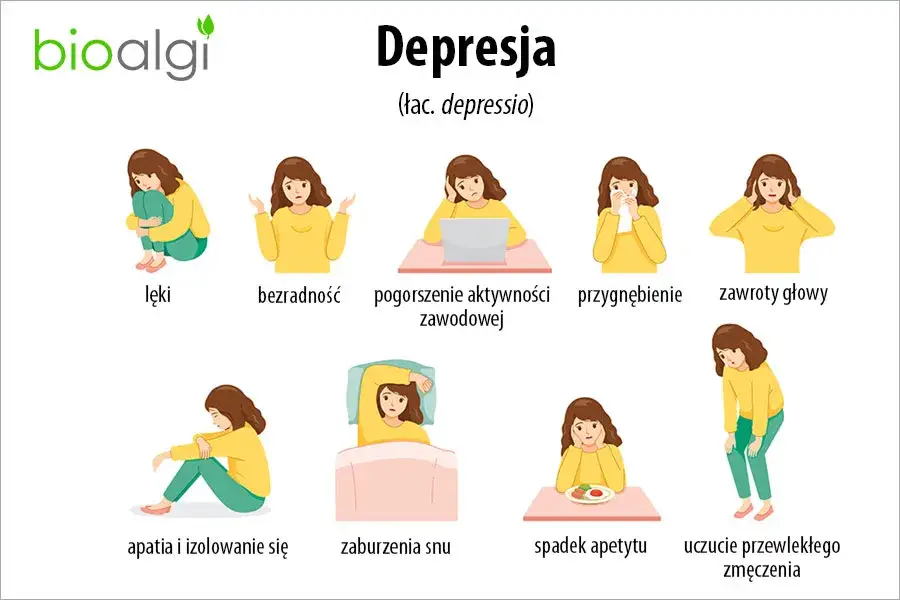
- Objawy depresji to nie tylko cierpienie psychiczne (anhedonia, pesymizm), ale także fizyczne dolegliwości, takie jak przewlekłe zmęczenie, bóle czy zaburzenia snu i apetytu.
- Skuteczne leczenie opiera się na farmakoterapii i psychoterapii, a pomoc można uzyskać u psychiatry, psychologa lub lekarza rodzinnego.
Depresja: Czym jest i dlaczego to prawdziwa choroba?
Zacznijmy od podstaw: depresja jest uznawana za chorobę psychiczną, a konkretnie za zaburzenie nastroju. To nie jest metafora ani eufemizm. Jest to stan medyczny, który ma swoje jasno zdefiniowane kryteria diagnostyczne, opisane w międzynarodowych systemach klasyfikacji chorób. Oznacza to, że podobnie jak cukrzyca czy nadciśnienie, depresja ma swoje objawy, przyczyny i wymaga leczenia. Nie jest to kwestia "słabej woli" czy "złego dnia", ale poważne schorzenie, które wpływa na funkcjonowanie mózgu i całego organizmu. Rozumienie tego faktu jest pierwszym krokiem do przełamania tabu i stygmatyzacji, które wciąż otaczają choroby psychiczne.
Czym depresja różni się od zwykłego smutku? Kluczowe różnice
Jednym z największych nieporozumień dotyczących depresji jest mylenie jej ze zwykłym smutkiem. Smutek to naturalna, zdrowa emocja, która pojawia się w odpowiedzi na stratę, rozczarowanie czy trudne wydarzenia życiowe. Jest przejściowy, a jego intensywność zazwyczaj maleje z czasem i pod wpływem pozytywnych bodźców. Depresja to jednak coś znacznie więcej. To uporczywy stan, który utrzymuje się przez długi czas, często bez wyraźnej przyczyny, i znacząco utrudnia lub wręcz uniemożliwia codzienne funkcjonowanie zarówno w sferze zawodowej, społecznej, jak i rodzinnej. W przypadku depresji pocieszenie przez bliskich często nie przynosi ulgi, a nastrój nie poprawia się w reakcji na pozytywne bodźce. To właśnie ta trwałość, intensywność i wszechogarniający charakter odróżniają depresję od chwilowego przygnębienia.
| Smutek | Depresja |
|---|---|
| Naturalna reakcja na trudne wydarzenia. | Uporczywy stan, często bez wyraźnej przyczyny. |
| Przejściowy, jego intensywność maleje z czasem. | Trwa przez co najmniej dwa tygodnie, często dłużej. |
| Nie wpływa znacząco na codzienne funkcjonowanie. | Znacząco utrudnia lub uniemożliwia codzienne funkcjonowanie. |
| Ustępuje pod wpływem pozytywnych bodźców i wsparcia. | Nie ustępuje pod wpływem pozytywnych bodźców, pocieszenie nie przynosi ulgi. |
| Nie wymaga leczenia farmakologicznego ani psychoterapii. | Wymaga profesjonalnej diagnozy i leczenia (farmakoterapia, psychoterapia). |
Dlaczego "wzięcie się w garść" nie jest lekarstwem? Medyczne uzasadnienie
Ile razy słyszałam od pacjentów, że bliscy radzili im "wziąć się w garść", "pomyśleć pozytywnie" albo "znaleźć sobie jakieś zajęcie"? Niestety, te popularne rady, choć wypowiadane z dobrymi intencjami, są nie tylko nieskuteczne, ale często wręcz szkodliwe. Depresja to nie kwestia "słabej woli" czy braku motywacji. To choroba, która ma złożone podłoże, obejmujące czynniki biologiczne, psychologiczne i społeczne. W mózgu osoby chorej na depresję dochodzi do zaburzeń w funkcjonowaniu neuroprzekaźników, takich jak serotonina, noradrenalina czy dopamina. To sprawia, że proste "chcenie" czy "zmuszanie się" do działania jest niewystarczające. Wyobraźmy sobie, że mówimy osobie ze złamaną nogą, żeby "po prostu wstała i poszła". Brzmi absurdalnie, prawda? Podobnie jest z depresją. Wymaga ona profesjonalnej interwencji medycznej, a nie jedynie zmiany nastawienia.

Depresja w świetle medycyny: Oficjalne klasyfikacje i diagnoza
Status depresji jako pełnoprawnej choroby psychicznej potwierdzają międzynarodowe systemy diagnostyczne. Jest ona klasyfikowana zarówno w ICD-11 (Międzynarodowa Klasyfikacja Chorób i Problemów Zdrowotnych Światowej Organizacji Zdrowia), jak i w DSM-5 (Klasyfikacja Zaburzeń Psychicznych Amerykańskiego Towarzystwa Psychiatrycznego). W starszej wersji, ICD-10, epizod depresyjny oznaczony jest kodem F32, a zaburzenia depresyjne nawracające F33. Taka precyzyjna klasyfikacja oznacza, że depresja posiada ściśle określone kryteria diagnostyczne, które muszą być spełnione, aby postawić rozpoznanie. To właśnie te kryteria pozwalają specjalistom odróżnić depresję od innych stanów i wdrożyć odpowiednie leczenie.
Aby zdiagnozować epizod depresyjny według ICD-10, przez co najmniej dwa tygodnie muszą występować określone objawy. Dzielimy je na główne i dodatkowe:
-
Objawy główne (muszą wystąpić co najmniej dwa z trzech):
- Obniżenie nastroju utrzymujące się przez większość dnia, prawie codziennie, niezależnie od okoliczności.
- Utrata zainteresowań i zdolności do odczuwania radości (anhedonia) z czynności, które wcześniej sprawiały przyjemność.
- Zmniejszenie energii lub wzmożona męczliwość, prowadzące do obniżenia aktywności.
-
Objawy dodatkowe (muszą wystąpić co najmniej dwa):
- Osłabienie koncentracji i uwagi.
- Niska samoocena i mała wiara w siebie.
- Poczucie winy i małej wartości.
- Pesymistyczne widzenie przyszłości.
- Myśli i czyny samobójcze.
- Zaburzenia snu (bezsenność lub nadmierna senność).
- Zaburzenia apetytu (zmniejszenie lub zwiększenie) oraz masy ciała.
W zależności od liczby i nasilenia objawów, epizod depresyjny może być łagodny, umiarkowany lub ciężki.
Rozpoznaj sygnały: Jakie objawy wysyła psychika i ciało w depresji?
Depresja jest chorobą podstępną, ponieważ manifestuje się nie tylko cierpieniem psychicznym, ale także szeregiem objawów fizycznych, które często są ignorowane lub mylone z innymi dolegliwościami. Zrozumienie, że depresja atakuje zarówno umysł, jak i ciało, jest kluczowe do wczesnego rozpoznania i podjęcia leczenia.
Symptomy psychiczne: Gdy myśli stają się wrogiem
Objawy psychicznedepresji są zazwyczaj najbardziej rozpoznawalne, choć ich intensywność i forma mogą się różnić u poszczególnych osób. To właśnie one najbardziej utrudniają codzienne funkcjonowanie i sprawiają, że świat wydaje się szary i pozbawiony sensu.
Anhedonia, czyli utrata zdolności do odczuwania radości
Jednym z najbardziej charakterystycznych i bolesnych objawów depresji jest anhedonia niemożność odczuwania przyjemności. To stan, w którym czynności, które kiedyś sprawiały radość spotkania z przyjaciółmi, hobby, ulubiona muzyka czy jedzenie nagle stają się obojętne, a nawet męczące. Świat traci kolory, smaki i zapachy. Osoba cierpiąca na anhedonię czuje pustkę, a próby "zmuszenia się" do radości są bezskuteczne i często prowadzą do jeszcze większej frustracji.
Pesymizm i poczucie beznadziei: Widzenie świata w czarnych barwach
W depresji myślenie staje się skrajnie pesymistyczne. Dominują negatywne przekonania na swój temat, na temat świata i przyszłości. Niska samoocena, poczucie winy (często nieuzasadnione), bezwartościowości i beznadziei stają się codziennością. Osoba chora widzi wszystko w czarnych barwach, nie dostrzega rozwiązań, a nawet małe problemy urastają do rangi katastrof. To poczucie beznadziei jest szczególnie niebezpieczne, ponieważ może prowadzić do myśli samobójczych.
Problemy z koncentracją i pamięcią, które utrudniają codzienne funkcjonowanie
Depresja znacząco wpływa na funkcje poznawcze. Trudności z koncentracją, zapamiętywaniem i podejmowaniem decyzji są bardzo częste. Proste zadania, które kiedyś wykonywało się automatycznie, nagle stają się wyzwaniem. To wpływa na pracę, naukę, a nawet codzienne czynności, takie jak czytanie książki czy oglądanie filmu. Osoba z depresją może mieć wrażenie, że jej umysł pracuje wolniej, jest "zamglony" i niezdolny do jasnego myślenia.
Objawy fizyczne (somatyczne): Kiedy choruje całe ciało
Wielu ludzi nie zdaje sobie sprawy, że depresja to nie tylko cierpienie psychiczne, ale także realne dolegliwości fizyczne. Te objawy somatyczne są często maską, za którą ukrywa się choroba, a ich ignorowanie może opóźnić diagnozę i leczenie.
Przewlekłe zmęczenie i brak energii niezależny od odpoczynku
Przewlekłe zmęczenie to jeden z najczęstszych objawów fizycznych depresji. Osoba chora czuje się wyczerpana, nawet po długim śnie. Brak energii jest wszechobecny i nie ustępuje po odpoczynku. Codzienne czynności, takie jak wstanie z łóżka, ubranie się czy przygotowanie posiłku, stają się ogromnym wysiłkiem. To zmęczenie nie jest efektem fizycznego wysiłku, ale wynika z wewnętrznego wyczerpania organizmu.
Bóle głowy, brzucha, mięśni maski, za którymi ukrywa się depresja
Depresja może manifestować się różnorodnymi bólami somatycznymi, które nie mają jasnej przyczyny medycznej. Często są to przewlekłe bóle głowy, migreny, bóle pleców, mięśni, stawów, a także dolegliwości ze strony układu pokarmowego, takie jak bóle brzucha, nudności czy zaparcia. Te fizyczne objawy są często mylone z innymi chorobami, co prowadzi do długotrwałych poszukiwań diagnozy u różnych specjalistów, zanim ktoś wpadnie na trop depresji.
Zaburzenia snu i apetytu: Dwa oblicza choroby
Zaburzenia snu są niemal nieodłącznym elementem depresji. Mogą przybierać formę bezsenności (trudności z zasypianiem, częste przebudzenia, wczesne budzenie się rano) lub nadmiernej senności (hipersomnii), kiedy chory śpi znacznie dłużej niż zwykle, ale mimo to czuje się niewyspany. Podobnie jest z apetytem może on drastycznie spaść, prowadząc do utraty wagi, lub wręcz przeciwnie, znacznie wzrosnąć, skutkując przyrostem masy ciała. Te zmiany wpływają na ogólny stan zdrowia i samopoczucie.
Złożone podłoże depresji: Czynniki biologiczne, psychologiczne i społeczne
Z mojego doświadczenia wynika, że depresja rzadko ma jedną, prostą przyczynę. Jest to raczej efekt złożonej interakcji wielu czynników biologicznych, psychologicznych i społecznych które współdziałają ze sobą, zwiększając ryzyko zachorowania. To właśnie ta złożoność sprawia, że leczenie musi być holistyczne i dostosowane do indywidualnych potrzeb pacjenta.
Czynniki biologiczne: Rola genów i chemii mózgu
Ważną rolę w rozwoju depresji odgrywają czynniki biologiczne. Wiemy, że predyspozycje genetyczne mogą zwiększać ryzyko zachorowania jeśli w rodzinie występowały przypadki depresji, istnieje większe prawdopodobieństwo, że choroba pojawi się u kolejnych pokoleń. Kluczowe są również zaburzenia neuroprzekaźnictwa w mózgu, czyli nieprawidłowości w poziomach i funkcjonowaniu substancji chemicznych, takich jak serotonina, noradrenalina i dopamina, które odpowiadają za nastrój, sen, apetyt i motywację. Ponadto, niektóre choroby somatyczne, takie jak niedoczynność tarczycy, choroby neurologiczne czy przewlekłe stany zapalne, mogą sprzyjać rozwojowi depresji.
Czynniki psychologiczne: Wpływ stresu, traum i osobowości
Nie bez znaczenia są również czynniki psychologiczne. Stresujące wydarzenia życiowe, takie jak utrata bliskiej osoby, rozwód, utrata pracy, poważna choroba czy trudności finansowe, mogą być silnym wyzwalaczem depresji. Doświadczenie traumy, zwłaszcza w dzieciństwie, również znacząco zwiększa ryzyko. Pewne cechy osobowości, takie jak niska samoocena, perfekcjonizm, skłonność do ruminacji (przeżuwania negatywnych myśli) czy pesymistyczny styl wyjaśniania zdarzeń, mogą predysponować do rozwoju choroby. Ważne jest, aby pamiętać, że osobowość nie jest wyrokiem, ale może wpływać na sposób radzenia sobie z trudnościami.
Czynniki społeczne: Jak otoczenie wpływa na ryzyko zachorowania?
Współczesne społeczeństwo, mimo pozornego połączenia przez technologie, często cierpi na deficyt prawdziwych relacji. Brak wsparcia społecznego, samotność, izolacja, a także problemy zawodowe (np. mobbing, wypalenie zawodowe, bezrobocie) czy trudności w relacjach interpersonalnych, mogą znacząco zwiększać ryzyko zachorowania na depresję. Życie w ciągłym stresie, presja na sukces, a także nierówności społeczne i ekonomiczne również odgrywają swoją rolę. Człowiek jest istotą społeczną, a zdrowe relacje i poczucie przynależności są fundamentalne dla dobrego samopoczucia psychicznego.

Skuteczne leczenie depresji w Polsce: Dostępne metody i wsparcie
Dobra wiadomość jest taka, że depresja jest chorobą uleczalną. Kluczem jest jednak wczesna diagnoza i podjęcie profesjonalnego leczenia, które opiera się na kilku filarach. Nie ma jednej uniwersalnej metody, która pasuje każdemu plan terapeutyczny jest zawsze indywidualnie dopasowywany do potrzeb pacjenta.
Psychoterapia: Jak rozmowa z ekspertem może leczyć?
Psychoterapia jest jednym z kluczowych elementów leczenia depresji. To proces, w którym pacjent, pod okiem doświadczonego terapeuty, uczy się rozpoznawać i zmieniać szkodliwe wzorce myślenia i zachowania, które przyczyniają się do utrzymywania się choroby. Najczęściej stosowane nurty w leczeniu depresji to psychoterapia poznawczo-behawioralna (CBT), która skupia się na tu i teraz, oraz psychoterapia psychodynamiczna, która bada głębsze, nieświadome konflikty. Psychoterapia pomaga zrozumieć przyczyny depresji, rozwijać strategie radzenia sobie ze stresem, poprawiać relacje interpersonalne i budować poczucie własnej wartości. To nie tylko "rozmowa", ale intensywna praca nad sobą, która przynosi trwałe zmiany.
Farmakoterapia: Kiedy i dlaczego stosuje się leki przeciwdepresyjne?
W wielu przypadkach, zwłaszcza w depresji o umiarkowanym lub ciężkim nasileniu, konieczne jest włączenie farmakoterapii. Leki przeciwdepresyjne, takie jak selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI) czy inhibitory wychwytu zwrotnego serotoniny i noradrenaliny (SNRI), mają za zadanie przywrócić równowagę neurochemiczną w mózgu. Nie działają natychmiast na pełny efekt terapeutyczny trzeba poczekać kilka tygodni. Ważne jest, aby przyjmować je regularnie i pod ścisłą kontrolą lekarza, nie przerywając leczenia na własną rękę, nawet po ustąpieniu objawów. W bardzo ciężkich i opornych na leczenie przypadkach stosuje się również inne metody, takie jak terapia elektrowstrząsowa (EW), która jest bezpieczną i skuteczną formą leczenia, choć wciąż obarczoną stygmatyzacją.
Do kogo zwrócić się po pomoc? Psychiatra, psycholog a lekarz rodzinny
W Polsce system opieki zdrowotnej oferuje kilka ścieżek dostępu do pomocy w przypadku depresji:
- Lekarz rodzinny: Często jest pierwszym punktem kontaktu. Może wstępnie ocenić stan pacjenta, wykluczyć somatyczne przyczyny objawów (np. niedoczynność tarczycy) i wystawić skierowanie do psychiatry lub psychologa. W niektórych przypadkach, przy łagodnych objawach, może również podjąć decyzję o włączeniu leczenia farmakologicznego.
- Psychiatra: Jest lekarzem specjalistą, który diagnozuje choroby psychiczne i przepisuje leki. Wizyta u psychiatry nie wymaga skierowania. Psychiatra ocenia stan psychiczny, stawia diagnozę i ustala plan leczenia, który może obejmować farmakoterapię, psychoterapię lub połączenie obu metod.
- Psycholog: Posiada wykształcenie psychologiczne, ale nie jest lekarzem. Zajmuje się diagnozą psychologiczną (np. testy osobowości, inteligencji), poradnictwem psychologicznym i prowadzeniem psychoterapii (jeśli posiada odpowiednie kwalifikacje). Psycholog nie może przepisywać leków. W przypadku depresji, psycholog może prowadzić psychoterapię, ale często współpracuje z psychiatrą, zwłaszcza gdy konieczne jest włączenie farmakoterapii.
Depresja w społeczeństwie: Przełamywanie tabu i wsparcie
Mimo rosnącej świadomości, depresja i inne choroby psychiczne wciąż są w Polsce tematem tabu. Wiele osób obawia się mówić o swoich problemach, a szukanie pomocy jest często postrzegane jako oznaka słabości. Przełamanie tego tabu i budowanie kultury wsparcia jest kluczowe dla poprawy zdrowia psychicznego społeczeństwa.
Stygmatyzacja i mity: Największe bariery w drodze do zdrowia
Niestety, stygmatyzacja jest jedną z największych barier, która powstrzymuje osoby chore na depresję przed szukaniem profesjonalnej pomocy. Strach przed negatywną oceną, etykietowaniem ("wariat", "psychol") i wykluczeniem społecznym jest ogromny. Ludzie obawiają się utraty pracy, odrzucenia przez bliskich czy braku zrozumienia. Do tego dochodzi autostygmatyzacja, czyli internalizacja negatywnych przekonań na temat chorób psychicznych, co prowadzi do poczucia wstydu i winy. Mity, takie jak ten, że "depresja to wymysł" albo "wystarczy się uśmiechnąć", tylko pogłębiają problem i utrudniają proces leczenia. Musimy edukować społeczeństwo i pokazywać, że depresja to choroba jak każda inna, a szukanie pomocy to akt odwagi, a nie słabości.
Przeczytaj również: Kryzys psychiczny: objawy i plan działania. Kiedy szukać pomocy?
Jak mądrze wspierać bliską osobę chorującą na depresję?
Wspieranie bliskiej osoby z depresją wymaga empatii, cierpliwości i zrozumienia. Oto kilka praktycznych wskazówek:
- Słuchaj aktywnie i bez oceniania: Daj przestrzeń na wyrażanie uczuć, nawet tych trudnych. Nie umniejszaj problemów, nie mów "inni mają gorzej".
- Unikaj rad typu "weź się w garść": Takie stwierdzenia są raniące i nieskuteczne. Zamiast tego, powiedz: "Widzę, że cierpisz, jestem tu dla ciebie".
- Zachęcaj do szukania profesjonalnej pomocy: Delikatnie, ale stanowczo sugeruj wizytę u lekarza lub terapeuty. Możesz zaproponować wspólne poszukanie specjalisty lub towarzyszenie na pierwszej wizycie.
- Pomóż w codziennych czynnościach: Osoba z depresją często ma problem z podstawowymi zadaniami. Zaproponuj pomoc w zakupach, gotowaniu, sprzątaniu, ale nie wyręczaj we wszystkim.
- Bądź cierpliwy: Leczenie depresji to proces, który wymaga czasu. Mogą zdarzyć się lepsze i gorsze dni.
- Dbaj o siebie: Wspieranie osoby chorej na depresję jest wyczerpujące. Pamiętaj o własnym dobrostanie i szukaj wsparcia dla siebie, jeśli tego potrzebujesz.
- Edukuj się: Im więcej wiesz o depresji, tym lepiej zrozumiesz, przez co przechodzi bliska osoba i będziesz mógł jej skuteczniej pomóc.