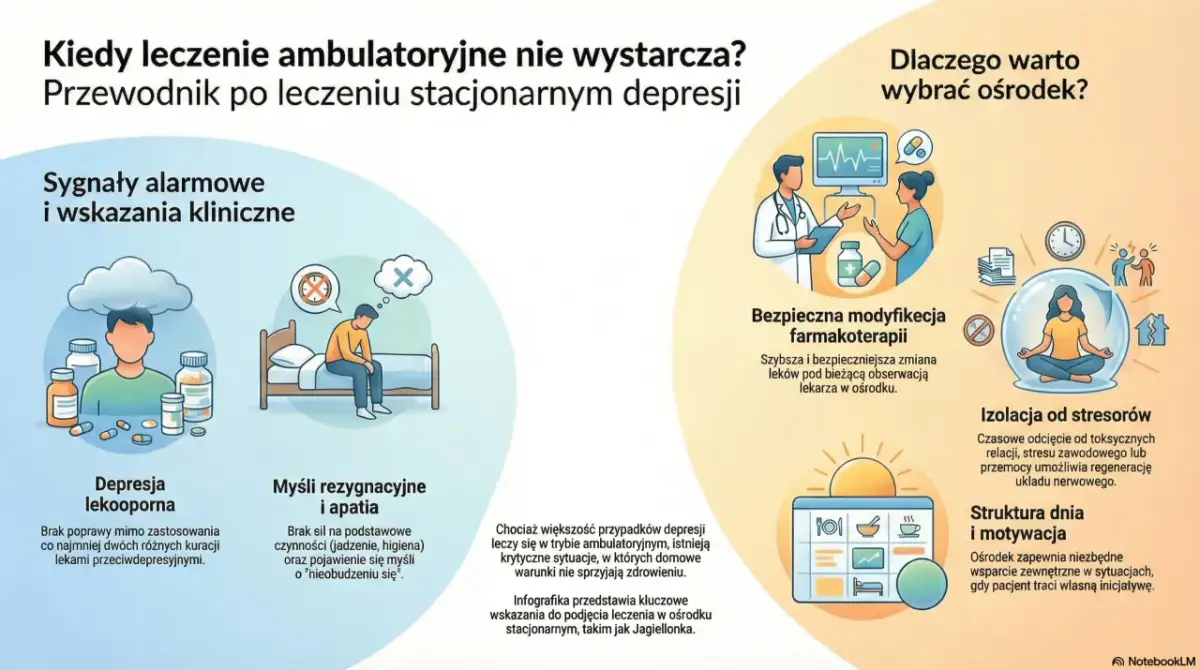
Leczenie depresji jest możliwe poznaj skuteczne metody i gdzie szukać pomocy
- Depresja to poważna choroba, którą można i należy leczyć, a jej wczesne rozpoznanie jest kluczowe.
- Kluczowe metody leczenia to psychoterapia (szczególnie terapia poznawczo-behawioralna) i farmakoterapia (leki z grupy SSRI).
- Najlepsze efekty często przynosi terapia skojarzona, czyli połączenie leków i psychoterapii.
- Profesjonalnej pomocy udzielają psychiatrzy, psychologowie i psychoterapeuci ważne jest, aby wiedzieć, do kogo się zwrócić.
- Dostęp do leczenia jest możliwy zarówno w ramach NFZ, jak i prywatnie, choć różni się czasem oczekiwania.
- Wsparcie bliskich oraz zdrowy styl życia (aktywność fizyczna, dieta, sen) są istotnymi elementami wspomagającymi proces zdrowienia.
Rozpoznaj pierwsze sygnały: kiedy smutek staje się chorobą
W życiu każdego z nas pojawiają się momenty smutku, przygnębienia czy zniechęcenia. To naturalne emocje, będące reakcją na trudne wydarzenia. Jednak depresja to coś zupełnie innego to stan chorobowy, który utrzymuje się przez długi czas i znacząco wpływa na codzienne funkcjonowanie. Kiedy ten smutek staje się dominujący, wszechogarniający i nie pozwala czerpać radości z życia, to sygnał, że możemy mieć do czynienia z depresją. Nie jest to kwestia „wzięcia się w garść”, ale złożone zaburzenie, które wymaga profesjonalnej interwencji. Z mojego doświadczenia wynika, że kluczowe jest rozróżnienie tych stanów, aby móc podjąć odpowiednie kroki.
Najważniejsze psychiczne objawy depresji, których nie wolno ignorować, to:
- Głęboki, długotrwały smutek i przygnębienie, które utrzymują się przez większość dnia, prawie codziennie, przez co najmniej dwa tygodnie.
- Utrata zainteresowań i anhedonia niemożność odczuwania przyjemności z czynności, które wcześniej sprawiały radość.
- Spadek energii i przewlekłe zmęczenie, nawet po odpoczynku.
- Problemy z koncentracją, pamięcią i podejmowaniem decyzji.
- Poczucie beznadziei, bezwartościowości lub nadmierne poczucie winy.
- Myśli o śmierci lub samobójstwie.
- Drażliwość, niepokój lub wewnętrzny lęk.
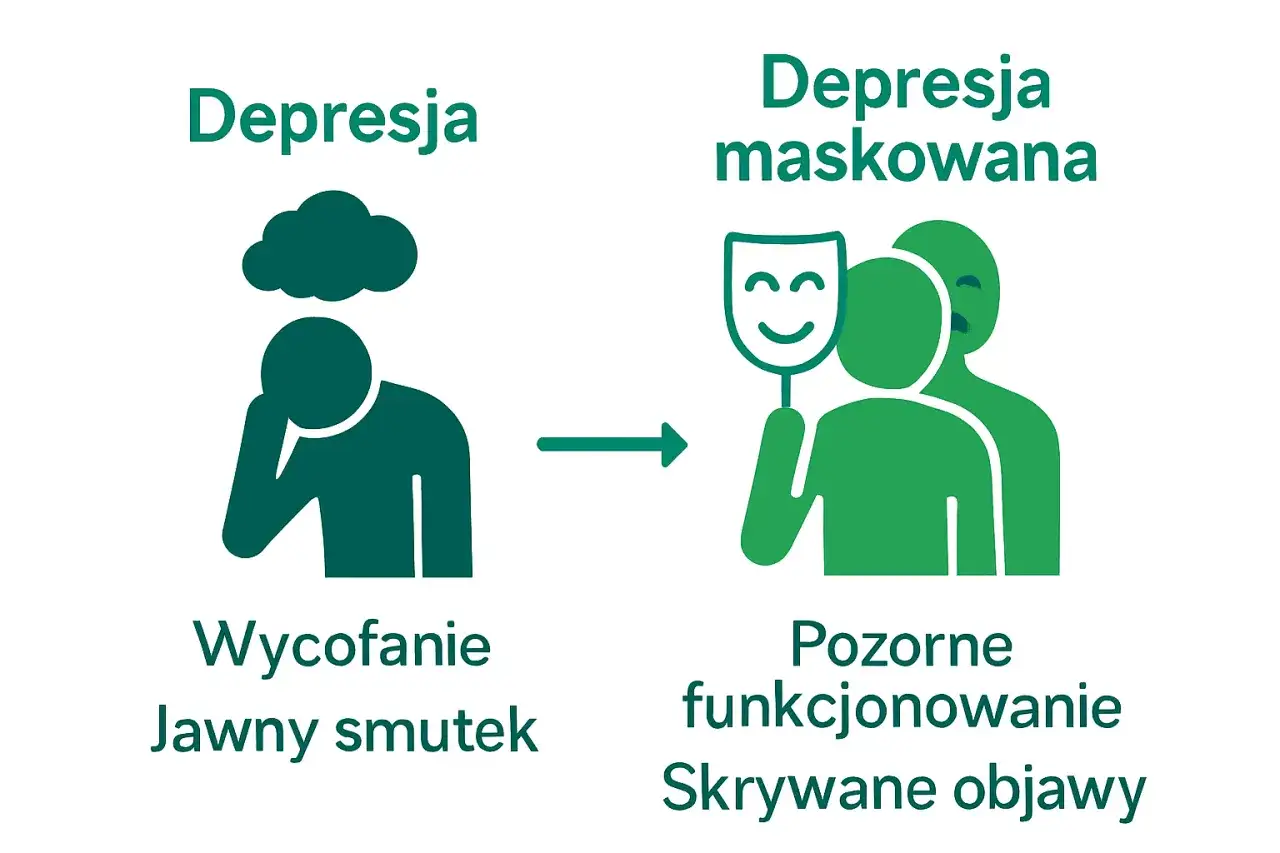
Fizyczne maski depresji: ból, zmęczenie i inne objawy somatyczne
Depresja często ukrywa się pod postacią objawów fizycznych, co sprawia, że bywa mylona z innymi schorzeniami. Pacjenci zgłaszają się do lekarzy z chronicznym bólem głowy, pleców, brzucha, a nawet z problemami trawiennymi, które nie mają jasnej przyczyny somatycznej. Przewlekłe zmęczenie, zaburzenia snu (bezsenność lub nadmierna senność), zmiany apetytu prowadzące do utraty lub przyrostu wagi, a także spadek libido to również częste "fizyczne maski" depresji. Wielokrotnie widziałam, jak osoby cierpiące na depresję przez długi czas szukały pomocy u różnych specjalistów, zanim zdiagnozowano u nich faktyczną przyczynę dolegliwości depresję.
Kiedy należy bezwzględnie szukać pomocy? Czerwone flagi w zachowaniu swoim lub bliskich
Istnieją pewne sygnały alarmowe, które powinny skłonić do natychmiastowego poszukiwania profesjonalnej pomocy. Jeśli zauważysz je u siebie lub u bliskiej osoby, nie wahaj się ani chwili:
- Myśli samobójcze lub plany samobójcze to bezwzględny sygnał do natychmiastowej interwencji. Należy skontaktować się z psychiatrą, pogotowiem ratunkowym (112) lub skorzystać z telefonu zaufania (np. 116 123).
- Całkowita utrata zdolności do funkcjonowania niemożność wstania z łóżka, zadbania o podstawowe potrzeby higieniczne, pójścia do pracy czy szkoły.
- Skrajne zaniedbanie siebie brak dbałości o higienę, wygląd, odżywianie.
- Izolacja społeczna całkowite wycofanie się z kontaktów z bliskimi, unikanie wszelkich aktywności.
- Znacząca utrata lub przyrost wagi w krótkim czasie.
- Występowanie objawów psychotycznych urojenia, halucynacje.
Gdzie szukać profesjonalnej pomocy? Pierwsze kroki
Kiedy już rozpoznamy objawy i zdecydujemy się na szukanie pomocy, często pojawia się pytanie: do kogo się zwrócić? W obszarze zdrowia psychicznego działają różni specjaliści, a ich role, choć powiązane, są odmienne. Psycholog to osoba, która ukończyła studia magisterskie z psychologii. Zajmuje się diagnozą psychologiczną, opiniowaniem, poradnictwem psychologicznym i wsparciem. Nie ma uprawnień do przepisywania leków. Psychoterapeuta to psycholog lub lekarz, który ukończył dodatkowe, kilkuletnie szkolenie w wybranym nurcie psychoterapii i pracuje pod stałą superwizją. Prowadzi psychoterapię, czyli proces leczenia poprzez rozmowę i relację. Psychiatra to lekarz medycyny, który ukończył specjalizację z psychiatrii. Jest jedynym specjalistą uprawnionym do diagnozowania chorób psychicznych, przepisywania leków (w tym antydepresyjnych) oraz kierowania na leczenie szpitalne. Moje doświadczenie pokazuje, że zrozumienie tych różnic jest kluczowe dla szybkiego i skutecznego rozpoczęcia leczenia.

| Specjalista | Kiedy się do niego zwrócić? |
|---|---|
| Psycholog | Gdy potrzebujesz diagnozy psychologicznej, poradnictwa, wsparcia w kryzysie, ale nie masz objawów wymagających farmakoterapii. |
| Psychoterapeuta | Gdy chcesz pracować nad przyczynami problemów, zmieniać schematy myślowe i zachowania, rozwijać strategie radzenia sobie. W przypadku depresji często działa w połączeniu z psychiatrą. |
| Psychiatra | Gdy podejrzewasz u siebie depresję lub inną chorobę psychiczną, potrzebujesz diagnozy, rozważasz farmakoterapię lub już ją przyjmujesz. To pierwszy punkt kontaktu w przypadku silnych objawów depresji. |
Jak wygląda pierwsza wizyta u specjalisty i czego się spodziewać?
Pierwsza wizyta u psychiatry czy psychoterapeuty może budzić lęk, ale warto wiedzieć, czego się spodziewać. To przede wszystkim czas na zebranie wywiadu i wzajemne poznanie się. Oto jak zazwyczaj przebiega:
- Rozmowa o objawach i historii: Specjalista zapyta o Twoje aktualne samopoczucie, objawy, ich nasilenie i czas trwania. Będzie chciał poznać Twoją historię życia, przebyte choroby, przyjmowane leki, a także sytuację rodzinną i zawodową. Bądź szczery/a to klucz do trafnej diagnozy.
- Ocena stanu psychicznego: Lekarz lub terapeuta oceni Twój nastrój, sposób myślenia, poziom energii, zdolność koncentracji. Może zadać pytania dotyczące myśli samobójczych to standardowa procedura, nie oznacza, że od razu podejrzewa u Ciebie takie zamiary.
- Postawienie diagnozy wstępnej i propozycja leczenia: Na podstawie zebranych informacji specjalista postawi wstępną diagnozę i zaproponuje plan leczenia. Może to być farmakoterapia, psychoterapia lub terapia skojarzona.
- Omówienie planu leczenia: Otrzymasz informacje o proponowanych metodach, ich celach, przewidywanym czasie trwania i możliwych skutkach ubocznych (w przypadku leków). To dobry moment, aby zadawać pytania i rozwiać wszelkie wątpliwości.
- Ustalenie kolejnych kroków: Specjalista umówi Cię na kolejną wizytę lub wskaże, gdzie szukać dalszej pomocy.
Warto przygotować się do wizyty, spisując sobie objawy, pytania i listę przyjmowanych leków. Pamiętaj, że celem specjalisty jest pomoc, a otwartość i zaufanie są fundamentem skutecznej terapii.
Leczenie na NFZ vs. gabinet prywatny: porównanie ścieżek dostępu do terapii w Polsce
W Polsce dostęp do leczenia depresji jest możliwy zarówno w ramach Narodowego Funduszu Zdrowia, jak i prywatnie. Obie ścieżki mają swoje zalety i wady, które warto rozważyć, zanim podejmiesz decyzję. Z mojego punktu widzenia, najważniejsze jest rozpoczęcie leczenia, niezależnie od wybranej drogi.
| Leczenie na NFZ | Leczenie prywatne |
|---|---|
| Dostępność: Wymaga skierowania od lekarza rodzinnego do psychiatry (nie zawsze, w niektórych miejscach można bez skierowania) lub do psychologa/psychoterapeuty. | Dostępność: Nie wymaga skierowania. Możliwość wyboru specjalisty i terminu wizyty. |
| Koszty: Bezpłatne dla ubezpieczonych. | Koszty: Płatne, ceny wizyt u psychiatry i sesji psychoterapii są zróżnicowane. |
| Czas oczekiwania: Często długie czasy oczekiwania na wizytę u psychiatry (zwłaszcza na psychoterapię) w poradniach zdrowia psychicznego. | Czas oczekiwania: Zazwyczaj znacznie krótsze, często wizyty dostępne są w ciągu kilku dni lub tygodni. |
| Wybór specjalisty: Ograniczony do dostępnych w danej placówce. | Wybór specjalisty: Duża swoboda wyboru specjalisty, nurtu psychoterapii, lokalizacji. |
| Częstotliwość wizyt: Może być trudniej o regularne, cotygodniowe sesje psychoterapii. | Częstotliwość wizyt: Łatwiejsze ustalenie dogodnej i regularnej częstotliwości spotkań, co jest kluczowe w psychoterapii. |
Psychoterapia: jak rozmowa leczy duszę
Psychoterapia to jedna z kluczowych i naukowo potwierdzonych metod leczenia depresji. To proces, w którym poprzez regularne rozmowy z wykwalifikowanym psychoterapeutą, pacjent pracuje nad zrozumieniem swoich emocji, myśli, zachowań i relacji. Nie jest to jedynie "wygadanie się", ale systematyczna praca nad zmianą nieadaptacyjnych wzorców. Psychoterapia pomaga identyfikować źródła cierpienia, rozwijać zdrowsze strategie radzenia sobie ze stresem i trudnościami, a także budować większą samoświadomość. Z mojego doświadczenia wynika, że to właśnie w bezpiecznej przestrzeni gabinetu terapeutycznego wiele osób odnajduje siłę do zmiany i odzyskania kontroli nad swoim życiem.
Terapia poznawczo-behawioralna (CBT): dlaczego jest uważana za złoty standard w leczeniu depresji?
Terapia poznawczo-behawioralna (CBT) jest powszechnie uznawana za jeden z najskuteczniejszych nurtów w leczeniu depresji i często nazywana jest "złotym standardem". Jej skuteczność została potwierdzona w licznych badaniach naukowych. CBT koncentruje się na związku między myślami, emocjami i zachowaniami. Jej głównym założeniem jest to, że nasze negatywne myśli (tzw. zniekształcenia poznawcze) prowadzą do negatywnych emocji i nieadaptacyjnych zachowań, które podtrzymują depresję. Terapeuta CBT pomaga pacjentowi identyfikować te myśli, kwestionować je i zastępować bardziej realistycznymi i konstruktywnymi. Pacjent uczy się również nowych umiejętności radzenia sobie, rozwiązywania problemów i stopniowo angażuje się w aktywności, które wcześniej sprawiały mu przyjemność, co pomaga przełamać cykl bierności i apatii.
Inne skuteczne nurty terapeutyczne: psychodynamiczny, interpersonalny, systemowy
Oprócz CBT istnieją również inne skuteczne nurty psychoterapeutyczne, które mogą być pomocne w leczeniu depresji, w zależności od indywidualnych potrzeb pacjenta i specyfiki problemu:
- Terapia psychodynamiczna: Skupia się na nieświadomych konfliktach, doświadczeniach z dzieciństwa i wzorcach relacji, które mogą przyczyniać się do depresji. Pomaga zrozumieć głębokie, często nieuświadomione przyczyny cierpienia i przetworzyć trudne emocje.
- Terapia interpersonalna (IPT): Koncentruje się na poprawie jakości relacji międzyludzkich, które często są zaburzone w depresji. Pomaga pacjentowi radzić sobie z żałobą, konfliktami, zmianami życiowymi i deficytami w rolach społecznych.
- Terapia systemowa (rodzinna): Wskazana, gdy depresja jednej osoby wpływa na funkcjonowanie całej rodziny lub jest przez nią podtrzymywana. Pracuje z całym systemem rodzinnym, aby zidentyfikować i zmienić niezdrowe wzorce komunikacji i interakcji.
Jak znaleźć dobrego psychoterapeutę i na co zwrócić uwagę przy wyborze?
Wybór odpowiedniego psychoterapeuty to klucz do sukcesu terapii. To relacja oparta na zaufaniu, dlatego warto poświęcić czas na znalezienie osoby, z którą poczujesz się komfortowo. Oto moje wskazówki:
- Kwalifikacje i certyfikaty: Upewnij się, że terapeuta ukończył co najmniej czteroletnie szkolenie psychoterapeutyczne w uznanym ośrodku i pracuje pod superwizją. Sprawdź, czy posiada certyfikat Polskiego Towarzystwa Psychologicznego, Polskiego Towarzystwa Psychiatrycznego lub innego uznanego stowarzyszenia.
- Nurt terapeutyczny: Zastanów się, który nurt (CBT, psychodynamiczny, itp.) najbardziej odpowiada Twoim potrzebom i oczekiwaniom. Dobry terapeuta powinien być w stanie wyjaśnić Ci, na czym polega jego metoda pracy.
- Doświadczenie: Zapytaj o doświadczenie terapeuty w pracy z osobami cierpiącymi na depresję.
- Pierwsza konsultacja: Skorzystaj z pierwszej konsultacji, aby ocenić, czy czujesz się bezpiecznie i komfortowo w obecności terapeuty. To dobry moment, aby zadać pytania dotyczące jego podejścia do terapii.
- Opinie i rekomendacje: Poszukaj opinii w internecie lub poproś o rekomendacje lekarza rodzinnego czy innych specjalistów.
- Zasady etyczne: Upewnij się, że terapeuta przestrzega kodeksu etyki zawodowej, co obejmuje m.in. poufność.
Farmakoterapia w depresji: fakty i mity o lekach
Farmakoterapia jest drugą, obok psychoterapii, naukowo potwierdzoną i niezwykle ważną metodą leczenia depresji, szczególnie w przypadkach o umiarkowanym i ciężkim nasileniu. Leki antydepresyjne nie są "pigułkami szczęścia", ale narzędziami, które pomagają przywrócić równowagę neurochemiczną w mózgu, co umożliwia pacjentowi lepsze funkcjonowanie i czerpanie korzyści z psychoterapii. Wokół leków na depresję narosło wiele mitów i obaw, które często powstrzymują ludzi przed podjęciem leczenia. Moim zdaniem, kluczowe jest oparcie się na faktach i zaufanie do wiedzy specjalistów.
Jak działają nowoczesne leki antydepresyjne (SSRI i inne)?
Nowoczesne leki antydepresyjne, takie jak selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI), działają poprzez regulację poziomu neuroprzekaźników w mózgu, głównie serotoniny, noradrenaliny i dopaminy. W depresji często obserwuje się niedobór tych substancji, które odpowiadają za nastrój, sen, apetyt i motywację. Leki z grupy SSRI, takie jak fluoksetyna, sertralina czy escitalopram, zwiększają dostępność serotoniny w szczelinach synaptycznych, co stopniowo prowadzi do poprawy nastroju, zmniejszenia lęku i przywrócenia energii. Ważne jest, aby zrozumieć, że ich działanie nie jest natychmiastowe na pełne efekty trzeba poczekać zazwyczaj od 2 do 4 tygodni, a czasem dłużej. Psychiatra dobiera lek indywidualnie, biorąc pod uwagę objawy, historię choroby i możliwe interakcje.
Czy leki na depresję uzależniają? Obalamy najczęstsze obawy
To jeden z najczęstszych i najbardziej szkodliwych mitów dotyczących leków antydepresyjnych. Leki antydepresyjne z grupy SSRI i SNRI (selektywne inhibitory wychwytu zwrotnego serotoniny i noradrenaliny) NIE UZALEŻNIAJĄ w sensie fizycznego uzależnienia, jak np. narkotyki czy alkohol. Nie powodują przymusu ich przyjmowania ani eskalacji dawek. To, co niektórzy pacjenci mylą z uzależnieniem, to objawy odstawienia, które mogą pojawić się po nagłym przerwaniu leczenia, zwłaszcza po długotrwałym stosowaniu. Mogą to być zawroty głowy, nudności, zaburzenia snu, uczucie "prądów" w głowie. Dlatego tak ważne jest, aby odstawiać leki stopniowo i zawsze pod kontrolą lekarza psychiatry. Bezpieczeństwo stosowania leków antydepresyjnych pod nadzorem specjalisty jest wysokie, a korzyści z leczenia depresji przewyższają potencjalne ryzyko.Skutki uboczne leczenia: jak sobie z nimi radzić i kiedy zgłosić je lekarzowi?
Jak każdy lek, antydepresanty mogą powodować skutki uboczne, choć nie u każdego pacjenta i zazwyczaj są one przejściowe. Najczęściej występujące to:
- Nudności, biegunki lub zaparcia (zwłaszcza na początku leczenia).
- Bóle głowy.
- Problemy ze snem (bezsenność lub nadmierna senność).
- Zwiększona potliwość.
- Zaburzenia funkcji seksualnych (spadek libido, trudności z osiągnięciem orgazmu).
- Niepokój, drażliwość (szczególnie w pierwszych dniach).
- Wzrost lub spadek masy ciała.
Większość z tych objawów ustępuje samoistnie po kilku dniach lub tygodniach, gdy organizm przyzwyczai się do leku. Warto o nich rozmawiać z lekarzem, który może doradzić, jak sobie z nimi radzić (np. przyjmowanie leku z posiłkiem, zmiana pory przyjmowania). Bezwzględnie należy zgłosić lekarzowi, jeśli skutki uboczne są bardzo nasilone, utrudniają codzienne funkcjonowanie, nie ustępują po kilku tygodniach lub pojawiają się nowe, niepokojące objawy, takie jak myśli samobójcze, silny niepokój czy objawy psychotyczne. W takiej sytuacji lekarz może zdecydować o zmianie dawki lub leku.
Jak długo trzeba brać leki, aby zobaczyć poprawę?
Leczenie farmakologiczne depresji to proces, który wymaga cierpliwości i konsekwencji. Poprawa nie następuje z dnia na dzień. Zazwyczaj pierwsze efekty działania leków antydepresyjnych pojawiają się po 2-4 tygodniach regularnego przyjmowania, choć pełne działanie terapeutyczne może być widoczne dopiero po 6-8 tygodniach. To bardzo ważne, aby nie przerywać leczenia, nawet jeśli poczujesz się lepiej. Zgodnie z zaleceniami, po ustąpieniu objawów depresji, leki należy przyjmować jeszcze przez co najmniej 6-12 miesięcy (tzw. faza podtrzymująca), aby zapobiec nawrotom choroby. W przypadku nawracającej depresji leczenie może trwać znacznie dłużej. Pamiętaj, że decyzję o zakończeniu farmakoterapii zawsze podejmuje lekarz psychiatra, stopniowo zmniejszając dawkę leku.
Terapia skojarzona: dlaczego połączenie leków i psychoterapii działa najlepiej
Moje wieloletnie doświadczenie w pracy z osobami chorującymi na depresję jednoznacznie pokazuje, że terapia skojarzona, czyli połączenie farmakoterapii i psychoterapii, często daje najlepsze i najtrwalsze rezultaty. Leki antydepresyjne pomagają ustabilizować chemię mózgu, zmniejszając intensywność objawów takich jak głęboki smutek, brak energii czy lęk. Dzięki temu pacjent ma więcej siły i motywacji, aby aktywnie uczestniczyć w psychoterapii. Z kolei psychoterapia, poprzez pracę nad myślami, emocjami i zachowaniami, pomaga zrozumieć przyczyny depresji, rozwijać zdrowsze strategie radzenia sobie i zapobiegać nawrotom. Te dwie metody wzajemnie się uzupełniają, tworząc synergiczny efekt, który przyspiesza proces zdrowienia i zwiększa jego efektywność.
Dla kogo jest wskazane leczenie łączone?
Terapia skojarzona jest szczególnie wskazana dla osób cierpiących na umiarkowaną do ciężkiej depresję, a także w przypadkach, gdy jedna z metod (np. sama psychoterapia lub sama farmakoterapia) nie przynosi wystarczających rezultatów. Jest to również preferowana opcja, gdy objawy depresji są na tyle nasilone, że utrudniają pacjentowi aktywne uczestnictwo w psychoterapii (np. z powodu skrajnego braku energii czy problemów z koncentracją). Badania naukowe potwierdzają, że połączenie leków i psychoterapii jest najskuteczniejszym podejściem do leczenia depresji, oferującym najlepsze perspektywy na pełne wyzdrowienie i długoterminową remisję.

Wsparcie leczenia: co jeszcze możesz zrobić?
Poza profesjonalną psychoterapią i farmakoterapią, istnieje wiele działań, które możesz podjąć samodzielnie, aby wspomóc proces leczenia depresji. Pamiętaj, że to nie są zamienniki dla wizyty u specjalisty, ale cenne uzupełnienie terapii, które może znacząco poprawić Twoje samopoczucie i przyspieszyć powrót do zdrowia. Moje obserwacje pokazują, że osoby aktywnie angażujące się w te aspekty, często szybciej odzyskują równowagę.
Rola aktywności fizycznej: jak ruch wpływa na chemię mózgu?
Regularna aktywność fizyczna to jeden z najpotężniejszych, naturalnych antydepresantów. Podczas wysiłku fizycznego organizm uwalnia endorfiny, nazywane "hormonami szczęścia", które poprawiają nastrój i zmniejszają odczuwanie bólu. Co więcej, ruch wpływa na poziom neuroprzekaźników, takich jak serotonina, noradrenalina i dopamina, podobnie jak leki antydepresyjne, choć w inny sposób. Aktywność fizyczna redukuje stres, poprawia jakość snu, zwiększa poczucie własnej wartości i daje poczucie kontroli. Nie musisz od razu biegać maratonów nawet codzienne spacery, joga czy pływanie mogą przynieść znaczące korzyści. Ważna jest regularność i dostosowanie aktywności do swoich możliwości.Dieta antydepresyjna: czy to, co jesz, ma znaczenie dla twojego nastroju?
Coraz więcej badań wskazuje na silny związek między dietą a zdrowiem psychicznym. To, co jemy, ma bezpośredni wpływ na funkcjonowanie naszego mózgu i produkcję neuroprzekaźników. Dieta bogata w przetworzoną żywność, cukier i tłuszcze trans może nasilać stany zapalne w organizmie i negatywnie wpływać na nastrój. Z kolei dieta antydepresyjna, oparta na świeżych, nieprzetworzonych produktach, może wspomagać leczenie. Warto włączyć do jadłospisu:
- Kwasy omega-3 (tłuste ryby morskie, siemię lniane, orzechy włoskie) wspierają pracę mózgu i mają działanie przeciwzapalne.
- Warzywa i owoce źródło witamin, minerałów i antyoksydantów.
- Produkty pełnoziarniste dostarczają stabilnej energii i błonnika.
- Białko (chude mięso, rośliny strączkowe, jaja) niezbędne do produkcji neuroprzekaźników.
- Probiotyki (fermentowane produkty mleczne, kiszonki) zdrowa flora jelitowa ma wpływ na nastrój (oś jelitowo-mózgowa).
Unikaj nadmiernego spożycia cukru, kofeiny i alkoholu, które mogą destabilizować nastrój.
Znaczenie snu, relaksu i rutyny w procesie zdrowienia
Odpowiedni sen, umiejętność relaksacji i utrzymywanie codziennej rutyny to filary wspierające proces zdrowienia z depresji. Ich zaniedbanie może znacząco utrudnić powrót do równowagi:
- Sen: Depresja często wiąże się z zaburzeniami snu. Staraj się utrzymywać regularny harmonogram snu, chodź spać i wstawaj o stałych porach. Zadbaj o higienę snu ciemna, cicha i chłodna sypialnia, unikanie ekranów przed snem.
- Relaks: Techniki relaksacyjne, takie jak głębokie oddychanie, medytacja czy joga, pomagają obniżyć poziom stresu i napięcia. Nawet kilka minut dziennie może przynieść ulgę.
- Rutyna: Depresja często prowadzi do chaosu i utraty struktury dnia. Ustalenie i przestrzeganie codziennej rutyny (posiłki o stałych porach, regularna aktywność, czas na odpoczynek) może pomóc odzyskać poczucie kontroli i stabilności.
Techniki mindfulness i relaksacyjne jako narzędzie w walce ze stresem
Techniki mindfulness (uważności) oraz inne metody relaksacyjne stają się coraz bardziej popularnym i skutecznym narzędziem w walce ze stresem, lękiem i depresją. Mindfulness polega na świadomym skupianiu uwagi na chwili obecnej, bez oceniania i osądzania. Regularna praktyka uważności uczy dystansowania się od natrętnych, negatywnych myśli, zwiększa samoświadomość i pomaga lepiej radzić sobie z trudnymi emocjami. Techniki takie jak medytacja, skanowanie ciała czy ćwiczenia oddechowe mogą znacząco obniżyć poziom kortyzolu (hormonu stresu), poprawić koncentrację i przynieść wewnętrzny spokój. Wiele programów terapeutycznych włącza elementy mindfulness jako wsparcie w leczeniu depresji.
Jak mądrze wspierać bliską osobę z depresją
Wspieranie bliskiej osoby chorującej na depresję to wyzwanie, które wymaga empatii, cierpliwości i zrozumienia. To nie tylko trudne dla chorego, ale także dla jego otoczenia. Z mojego punktu widzenia, najważniejsze jest, aby pamiętać, że depresja to choroba, a nie kwestia złej woli czy lenistwa. Twoje wsparcie może być nieocenione, ale ważne jest, aby wiedzieć, jak pomagać mądrze i czego unikać.
Czego absolutnie nie mówić osobie chorej? Najczęstsze błędy w komunikacji
Słowa mają ogromną moc, a w przypadku osoby z depresją mogą ranić i pogłębiać poczucie winy. Oto frazy, których należy unikać:
- "Weź się w garść", "inni mają gorzej", "pomyśl pozytywnie": Te słowa bagatelizują cierpienie i sugerują, że chory ma kontrolę nad swoim stanem, co jest dalekie od prawdy. Depresja to nie wybór.
- "Nic Ci nie jest", "przesadzasz", "to tylko w Twojej głowie": Podważanie realności choroby i jej objawów.
- "Masz wszystko, czego potrzeba do szczęścia": To zdanie wzmacnia poczucie winy i bezwartościowości, bo chory wie, że "powinien" być szczęśliwy, ale nie potrafi.
- "Musisz wyjść do ludzi", "idź na imprezę": Narzucanie rozwiązań, które w danym momencie są dla chorego niemożliwe do zrealizowania i mogą prowadzić do jeszcze większej frustracji.
- "U mnie też tak było i mi przeszło": Każda depresja jest inna, a porównywanie doświadczeń może być krzywdzące.
- "Jak tak dalej pójdzie, to wylądujesz w psychiatryku": Straszenie i stygmatyzowanie, co tylko pogłębia lęk.
Zamiast tego, słuchaj aktywnie, okazuj zrozumienie i oferuj wsparcie, mówiąc np.: "Widzę, że cierpisz, jestem tu dla Ciebie", "Jak mogę Ci pomóc?", "Nie jesteś sam/a".
Praktyczne formy pomocy: jak realnie odciążyć chorego w codziennym życiu?
Oprócz wsparcia emocjonalnego, bardzo cenne są konkretne, praktyczne działania. Osoba z depresją często ma problem z wykonywaniem nawet prostych codziennych obowiązków:
- Pomoc w codziennych obowiązkach: Zaoferuj pomoc w sprzątaniu, gotowaniu, robieniu zakupów, opiece nad dziećmi. Nie czekaj, aż chory poprosi często brakuje mu na to siły.
- Towarzyszenie: Zaproponuj wspólny spacer, wyjście do kina, kawę. Nie naciskaj, ale daj znać, że jesteś gotowy/a towarzyszyć.
- Wsparcie w poszukiwaniu pomocy: Pomóż umówić wizytę u specjalisty, zawieź na nią, a nawet wejdź do gabinetu, jeśli chory tego potrzebuje i wyrazi zgodę.
- Edukacja: Dowiedz się jak najwięcej o depresji, aby lepiej zrozumieć chorobę i jej objawy.
- Zachęcanie do aktywności: Delikatnie zachęcaj do aktywności fizycznej, zdrowej diety, ale bez presji.
- Monitorowanie bezpieczeństwa: Jeśli masz obawy o myśli samobójcze, nie zostawiaj chorego samego i szukaj natychmiastowej pomocy.
Jak dbać o siebie, będąc opiekunem osoby z depresją?
Pamiętaj, że wspieranie osoby z depresją jest bardzo obciążające psychicznie. Aby móc efektywnie pomagać, musisz zadbać również o siebie. Nie możesz wylać z pustego naczynia. Szukaj własnego wsparcia rozmawiaj z zaufanymi osobami, korzystaj z grup wsparcia dla rodzin osób chorych, a jeśli czujesz, że sam/a sobie nie radzisz, rozważ konsultację z psychologiem. Dbaj o swój sen, dietę, aktywność fizyczną i znajdź czas na własne przyjemności. Pamiętaj, że nie jesteś odpowiedzialny/a za wyleczenie bliskiej osoby, ale możesz być dla niej ważnym wsparciem w procesie zdrowienia.
Droga do wyzdrowienia: czy z depresji można wyjść na zawsze?
Pytanie, czy z depresji można wyjść na zawsze, jest jednym z najczęściej zadawanych. Moja odpowiedź brzmi: tak, z depresji można wyjść, a wielu ludzi odzyskuje pełnię życia. Depresja jest chorobą, którą można skutecznie leczyć, a jej remisja jest celem terapii. Ważne jest jednak, aby zrozumieć, że proces zdrowienia jest indywidualny, często wymaga czasu i zaangażowania. Nie zawsze oznacza to, że choroba nigdy nie wróci, ale z pewnością można nauczyć się nią zarządzać i minimalizować ryzyko nawrotów.
Czym jest nawrót choroby i jak mu zapobiegać?
Nawrót choroby to ponowne pojawienie się objawów depresji po okresie remisji (ustąpienia objawów). Depresja ma tendencję do nawracania, zwłaszcza jeśli leczenie zostało przerwane zbyt wcześnie lub nie podjęto działań profilaktycznych. Ważne jest, aby poznać swoje sygnały ostrzegawcze subtelne zmiany w nastroju, śnie czy poziomie energii, które mogą zwiastować zbliżający się nawrót. Wczesne rozpoznanie tych sygnałów pozwala na szybką interwencję i zapobieganie pełnoobjawowemu epizodowi. Strategie zapobiegania nawrotom obejmują:
- Kontynuacja leczenia podtrzymującego: Nie przerywaj farmakoterapii ani psychoterapii bez konsultacji z lekarzem, nawet jeśli czujesz się dobrze.
- Regularne wizyty kontrolne: Utrzymuj kontakt ze swoim psychiatrą lub psychoterapeutą.
- Rozwijanie umiejętności radzenia sobie: Kontynuuj pracę nad strategiami zarządzania stresem, emocjami i trudnościami, które nabyłeś/aś w terapii.
- Zdrowy styl życia: Dbaj o aktywność fizyczną, zbilansowaną dietę, odpowiedni sen i unikanie używek.
- Budowanie sieci wsparcia: Utrzymuj kontakty z bliskimi i szukaj wsparcia w trudnych chwilach.
Budowanie odporności psychicznej po zakończeniu leczenia
Zakończenie aktywnego leczenia to nie koniec drogi, ale początek nowego etapu budowania i wzmacniania odporności psychicznej. To proces, który pozwala na rozwijanie wewnętrznych zasobów, które pomogą Ci radzić sobie z przyszłymi wyzwaniami życiowymi i minimalizować ryzyko nawrotów. Obejmuje to dalszą pracę nad samoświadomością, naukę rozpoznawania i zarządzania emocjami, rozwijanie elastyczności poznawczej oraz budowanie silnych, wspierających relacji. Inwestowanie w siebie, swoje pasje i rozwój osobisty to również kluczowe elementy budowania odporności. Pamiętaj, że każdy kryzys może być lekcją, a doświadczenie depresji, choć bolesne, może paradoksalnie wzmocnić Cię na przyszłość.
Przeczytaj również: Depresja czy smutek? Rozpoznaj objawy i znajdź pomoc!
Twoje życie po depresji: jak odzyskać radość i pełnię sił?
Wyjście z depresji to proces, który otwiera drzwi do odzyskania radości i pełni życia. To powolne, ale systematyczne odkrywanie na nowo smaków, zapachów i kolorów świata. Pozwól sobie na to. Celebruj małe sukcesy, bądź dla siebie wyrozumiały/a i pamiętaj, że masz prawo do szczęścia. Warto powrócić do dawnych pasji lub odkryć nowe, angażować się w życie społeczne, budować wartościowe relacje i stawiać sobie realistyczne cele. Życie po depresji nie musi być życiem w strachu przed nawrotem, ale życiem pełnym świadomości, siły i umiejętności radzenia sobie. Wierzę, że z odpowiednim wsparciem i zaangażowaniem, możesz odzyskać pełnię sił i cieszyć się każdym dniem.